Дегенеративно-дистрофические изменения позвоночника наблюдаются у 80% взрослого населения планеты. Они ухудшают качество жизни, приводят к развитию серьезных осложнений. Как избежать патологий?
Возьмите любого человека: каждый хоть раз в жизни страдал от болей в пояснице. Медицинская статистика гласит: 20% жалуются на поясничные боли постоянно, а 1-3% необходимо хирургическое лечение.
Пояснично-крестцовый отдел – центр тяжести организма, он принимает на себя все нагрузки, сопутствующие любому движению человеческого тела. Порой эти нагрузки превышают допустимые пределы, в позвоночнике происходят временные изменения и деформация хрящевых тканей. Под действием давления на поврежденную зону позвоночника в ее структуру начинаются активно внедряться соли, присутствующие в кровотоке и плазме. Происходит начало кальцинации определенного участка хрящевой ткани. Это и есть дегенеративно-дистрофические изменения позвоночника.
Как развиваются дегенеративные изменения поясничного отдела позвоночника?
Чтобы дегенеративные изменения перешли в необратимую фазу, должно пройти немало времени. И это время заболевание отыгрывает у человека, за счет того, что недуг проявляется не сразу.
Выраженные симптомы показывают себя, когда время упущено, а сами дегенеративные изменения стали масштабными и необратимыми.
Медицинский термин «дегенеративно-дистрофические изменения позвоночника» обобщает несколько заболеваний:
Дегенеративно-дистрофические изменения поясничного отдела позвоночника: основные симптомы
Клиническая картина изменений может быть разной, в зависимости от того, какие структуры позвоночника повреждены и насколько эти повреждения серьезные.
Симптомы заболеваний проявляются по мере развития дегенеративно-дистрофических повреждений, но на начальных этапах проходят без ярко выраженных внешних признаков.
По мере развития патологического процесса больной может ощущать скованность и тяжесть в пояснице. Но, основной симптом всех дегенеративных изменений позвоночника – боль. Болевые ощущения в поясничном отделе возникают во время длительной ходьбы и при физических нагрузках, длительного сидения в одной позе, во время наклонов. Болевой синдром – волнообразный: то возникает, то снижается, исчезает.
Прогрессирующий дегенеративный процесс в межпозвоночных дисках позвоночника может привести к серьезным и опасным осложнениям.
Дегенеративные изменения развиваются по стадиям:
Начальная стадия
Первый симптом, «кричащий» о наличии патологических изменений в поясничном отделе позвоночника – ярко выраженный болевой синдром внизу спины. Болевые ощущения столь ощутимы, что пациенту приходиться вынужденно ограничивать свои движения, а это значительно снижает нормальный уровень жизни и работоспособности.
Жалобы на боль напрямую зависят от места, где локализован очаг поражения.
Вторая стадия заболевания
Дальнейшее прогрессирование дегенеративных изменений характеризуется наличием:
- серьезных ограничений подвижности;
- «прострелами», возникающими в нижней части спины;
- покалываниями и «мурашками» в конечностях и ягодицах.
На второй стадии заболевания развивается корешковый синдром – происходит компрессия нервных корешков.
Третья стадия
На третьей стадии нарушается кровообращение, обусловленное сдавливанием корешкового сосуда, что влечет развитие ишемии. Помимо усиливающейся боли, третья стадия отмечается:
- частичным или временным онемением в нижнем поясе конечностей;
- судорогами.
Четвертая стадия
Дегенеративные патологические процессы позвоночника, не получившие правильного лечения, на четвертой стадии развития чреваты параличами, парезами. Эти осложнения возникают вследствие полного нарушения кровообращение спинного мозга.
Причины дегенеративно-дистрофических изменений позвоночника
Организм человека – тонкий и выверенный механизм. Самой природой определено – нагрузки на позвоночник человека должны распределяться равномерно. Здоровый позвоночный столб может выдержать и прыжки, и поднятие тяжестей. Но, все это работает только тогда, когда человек следит за осанкой, имеет сильный мышечный корсет. Современный образ жизни – малоподвижный. А это приводит к ослаблению мышечного корсета, увеличению веса.
Появлению дегенеративных изменений позвоночника способствует сидячая работа.
По данным исследований, позвоночник человека находится в согнутом положении 75-80% времени: межпозвонковые диски становятся не столь эластичными, а позвонки деформируются.
Из-за дегенеративных изменений межпозвонковые диски утрачивают влагу, в них образуются трещины, всевозможные разрывы. Это способствует появлению межпозвонковых грыж. Позвонки, при изменении нагрузки, стараются увеличить свою площадь, растут, усиленно утолщаются, защемляя прилежащие нервы.
Причины, которые провоцируют патологические изменения:
- постоянные или резкие нагрузки;
- активные занятия спортом с большими нагрузками;
- травмы;
- естественное старение;
- воспалительные болезни позвоночника;
- неправильное питание.
Методы лечения
Дегенеративно-дистрофические изменения поясничного отдела позвоночника, увы, наблюдаются у большого числа людей, а потому вопрос, как лечить данные патологии является очень актуальным.
Ведь, если дегенеративные изменения не лечить, они будут прогрессировать, а последствия могут быть самыми плачевными, вплоть до инвалидности из-за нарушения двигательной активности.
Лечение заболеваний поясничного отдела считается полноценным и содействует выздоровлению, если после его проведения наблюдается:
- уменьшение или исчезновение болевого синдрома;
- снятие напряжения мышц поясничного отдела, таза и нижних конечностей, укрепление мышц;
- улучшение кровотока и снабжения тканей питательными веществами и кислородом, нормализация обменных процессов;
- снятие или уменьшение воспаления;
- нормализация чувствительности поясничного отдела;
Для достижения вышеперечисленных результатов необходимо правильное лечение. Специалисты назначают комплексную терапию с применением новейших достижений современной медицины. Для лечения дегенеративных изменений пояснично-крестцового отдела позвоночника назначают:
- медикаментозную терапию;
- физиотерапию;
- массаж, лечебную гимнастику, мануальную терапию;
- акупунктуру, иглоукалывание;
- в крайне тяжелых случаях – хирургическое вмешательство.
Заключение
Из всего вышесказанного следует – одолеть заболевания пояснично-крестцового отдела можно несколькими способами. Но, лучше не допускать до появления необратимых патологических процессов. Следует вовремя обращаться к врачу, следить за здоровьем, вести правильный образ жизни.
Сегодня наиболее распространенными являются . Сидячая работа, малоподвижный образ жизни, неправильное питание, чрезмерные физические нагрузки — все это ведет к появлению дегенеративно дистрофических изменений пояснично крестцового отдела позвоночника. Необходимо рассмотреть подробнее, что это такое.
Возможные осложнения
Такое состояние наблюдается при патологии межпозвонкового диска, которая сопровождается болью в пояснице. Межпозвоночный диск не имеет кровеносных сосудов, следовательно, не снабжается кровью. По этой причине он не может восстанавливаться так, как это делают другие ткани организма. Несмотря на серьезность данного состояния, оно встречается у 30% людей в возрасте после 30 лет. Хотя не исключены более ранние случаи. Такое повреждение позвоночника не всегда сопровождается болевым синдромом. После 60 лет дистрофические изменения являются уже закономерностью.
Если вовремя не лечить данное состояние, то это приведет к осложнениям. Из-за ущемления межпозвоночных каналов повреждаются нервы. Затем нервные окончания отекают, снижается их проводимость (поэтому возникают онемение конечностей, чувство усталости в спине). Позвонки изменяют схему роста: чтобы уменьшить нагрузку, они расширяются. Это ведет к остеохондрозу и большему защемлению нервов. Если к данному процессу добавляется инфекция (бактерии, грибки), то развиваются такие заболевания, как артроз, артриты, остеохондропатия. Дегенеративные изменения мышц ведут к сколиозу, смещению позвонков. Тяжелые состояния сопровождаются ишемией, нарушением кровообращения, парезами, параличом конечностей. Человек может стать инвалидом.
Причины возникновения недуга
Существует несколько причин появления данного синдрома:
- Сидячий образ жизни. В здоровом организме нагрузка на позвоночник распределяется равномерно. Но в связи с малоподвижным образом жизни мышечный корсет слабеет. Мышцы не создают надежной опоры позвоночнику, вследствие чего даже малая нагрузка может быть чревата смещением и разрушением позвонков.
- Активные занятия спортом. Не только отсутствие нагрузки может привести к появлению дегенеративно дистрофических изменений поясничного отдела позвоночника. Чрезмерные нагрузки также негативно сказываются на состоянии здоровья. Многие спортсмены имеют проблемы с суставами.
- Травмы. В молодом возрасте наличие таких заболеваний, как артроз, ущемление нерва, межпозвонковая грыжа, обычно связано с получением травмы. Сюда относятся и родовые травмы.
- Дегенеративные изменения часто связаны с процессом старения организма. В этом случае изменения необратимы. И лечение не подразумевает кардинальных мер (операции): проводится только поддерживающая терапия.
- Неправильное питание. Вследствие нарушенного метаболизма клетки организма не получают достаточного питания. Ограничение тех или иных продуктов сказывается на состоянии всего организма. Злоупотребление вредной пищей ведет к ожирению. Это создает дополнительную нагрузку на позвоночник.
- Воспалительные заболевания позвоночника. Например, артрит, болезнь Бехтерева.
- Переохлаждение.
Причинами боли являются 2 фактора:
- При образовании грыжи между позвонками белки в междисковом пространстве начинают раздражать нервные окончания. Это вызывает воспаление.
- Чрезмерная подвижность позвонков в пораженном участке.
Признаки дегенеративно-дистрофических изменений позвоночника
Известны следующие симптомы синдрома:
- Основной симптом — это боль в нижней части спины. Она может иррадиировать на ноги, ягодицы (ишиас). Боль в пояснице обычно ноющая, тупая.
- Онемение или покалывание в нижних конечностях.
- Дисфункция тазовых органов (нарушения мочеиспускания, дефекации), нарушение репродуктивной функции, слабость в ногах.
- Чувство скованности движений. Особенно это ощущается по утрам при подъеме с кровати. Больному необходимо «расходиться», чтобы полноценно двигаться.
- Местное повышение температуры. Горячим становиться тот участок, где наблюдаются дегенеративные изменения.
- Покраснения, отек.
- Асимметрия ягодиц.
Обычно заболевания позвоночника имеют хронический характер, для которого характерны периоды обострения и ремиссии.
При обострении симптомы очень ярко проявляются, особенно болевые ощущения. Во время ремиссии человек может чувствовать себя практически здоровым.
Виды диагностики
- рентген;
- КТ (компьютерная томография);
- МРТ (магнитно-резонансная томография).
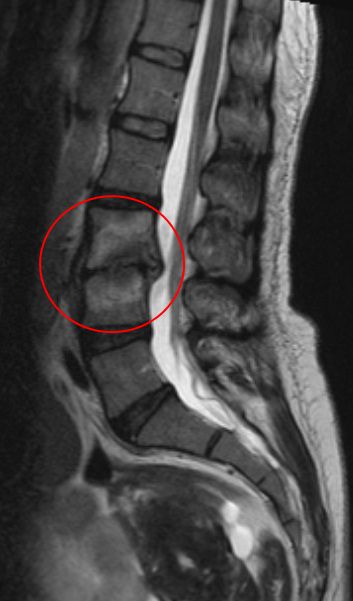
Первый из этих методов является самым доступным, но в то же время самым малоинформативным. Рентген предоставляет информацию о расположении костей и деформации позвоночника. Он способен определить заболевание на поздних стадиях. КТ и МРТ — более современные методы. МРТ позволяет увидеть разрушение дискового пространства, обезвоживание диска, эрозию хрящевой концевой пластинки тела позвонка, наличие межпозвонковой грыжи, разрыв в фиброзном кольце. Но такие процедуры стоят, как правило, дорого.
В награду за возможность ходить прямо человек дополнительно получил различные проблемы с позвоночником. Возникновению патологий способствует и современный мир, который свел к минимуму любые движения. Сейчас человеку легче проехать одну остановку, чем потратить чуть больше времени на пешую прогулку.
Патогенез и причины возникновения дегенеративно дистрофических изменений в пояснице
Люди привыкли все болевые ощущения в области поясницы связывать исключительно с подъемом тяжелого. Именно поэтому с люмбалгией на первой стадии редко обращаются к врачу и стараются в домашних условиях вылечить симптоматику (втирание мазей, обезболивающие препараты и пр.), а не причину воспалительной реакции. Ученые провели исследования и обнаружили целый ряд факторов, влияющих на возникновение дегенеративно дистрофических изменений:
- Возраст. После 30 лет организм прекращает отдавать достаточное количество питательных веществ для регенерации костных, суставных и хрящевых тканей, поэтому разрушенные сегменты не могут самостоятельно восстановиться.
- Генетика. Если в семье были проблемы с ОДА, то многие нарушения в позвоночнике развиваются быстрее, чем у здорового человека без фактора риска. Исключить или затормозить генетическую предрасположенность помогают профилактические меры (ЛФК, контроль питания, сбалансированный режим сна и отдыха, ортопедический матрас и пр.).
- Старые травмы. Подвывихи, микропереломы и незначительные сдвиги позвонков из-за удара не всегда проявляются болевой симптоматикой и человек продолжает жить нормальной жизнью. Но такие изменения влияют на перераспределение нагрузки по отделам спины, что приводит к избыточному давлению на поясницу. Это касается людей, которые длительное время не меняют положение тела (сидячая или стоячая работа). В таких условиях позвонки испытывают сильную компрессию, которая нарушает функции хрящевых сегментов позвоночника.
- Поднятие большого веса, без дополнительной поддержки поясницы (бандаж или пояс), приводит к микротравмам дисков и хрящевых тканей, нарушению трофики, питания, регенерации и пр.
Причинами возникновения патологий в пояснице часто является неправильное питание, вредные привычки, избыточный вес, беременность, период менопаузы у женщин, плохая экология, неправильные постельные принадлежности, загрязненная вода и пр.
Механизм развития изменений связан с большими нагрузками на поясницу. Даже собственный вес человека поясничная область ощущает в два раза сильнее, а любые нагрузки только увеличивают компрессию между позвонками. Дегенеративно дистрофические изменения поясничного отдела позвоночника связаны со следующими процессами:
- Сбои в питании дисков и их структурных фрагментов, что приводит к постепенной дегенерации.
- Разрушения и сдавливание фиброзного кольца влияет на высоту между дисками и приводит к разрушению фиброзной оболочки. Так появляются патологические выпячивания, которые в дальнейшем перерастают в протрузию. Нарушение в пропорциональном расстоянии между дисками может привести к защемлению нервных отростков.
- Защемление дает реакцию воспалительного характера, приводящую к дегенеративным изменениям хрящевой и суставной ткани. В процессе воспаления идет выброс простагландинов, как ответная реакция иммунной системы. Это ведет к отечности тканей в области защемления и появлению болевой симптоматики.
Патологическая реакция может протекать длительно, при этом не всегда на первых стадиях заболевания проявляется специфическая симптоматика. У большинства больных начало воспаления протекает латентно.
Признаки и диагностические методы исследования дегенеративно дистрофических изменений в пояснице
Среди симптоматики этой патологии особое место занимает люмбалгия. Этот термин описывает именно поясничную боль, которую невозможно спутать с болевыми ощущениями других отделов позвоночника. В данном случае боль имеет ноющий характер, редко замечены прострелы (люмбаго) в области поясницы. Возможно иррадиирование в ягодицы и ноги. Среди других признаков выделяют:
- Неприятные ощущения в патологической области (покалывание, жжение, онемение и пр.).
- Сбои в терморегуляции поясничной области.
- Нарушения в работе органов малого таза.
- Ограничение амплитуды движений. Четко проявляется при наклонах и поворотах.
- Скованность движений, часто возникает утром.
- Асимметрия тела, которая четко просматривается на ягодицах.
- Отечность пораженного участка.
- Покраснения в месте возникновения дискомфортных ощущений.
Симптомы ярко проявляются в период обострения и плохо заметны в период ремиссии. Для определения места локализации изменения и постановки точного диагноза используют различные методы диагностики:
- Рентген. Является самым доступным методом исследования, но запрещен для многократного использования. Такая диагностика может дать практически полную картину о состоянии костной ткани, но не позволяет найти патологии мягких тканей, суставов, связок и пр.
- Компьютерная томография. Метод основан на применении рентгеновских лучей, но дает более детальное представление о состоянии позвоночника в нескольких проекциях.
- МРТ. Сейчас это максимально безопасный и наиболее точный метод диагностики заболеваний позвоночника. Магнитные волны проникают и в мягкие ткани, поэтому врач получает полную картину о состоянии каждого сегмента позвоночника.
Лечение дегенеративно дистрофических изменений в поясничной области
Изучив все собранные данные по заболеванию, врач подбирает оптимальное консервативное лечение, которое включает:
- Купирование болевого синдрома. Назначаются лекарственные формы, содержащие противовоспалительные и анальгезирующие вещества. К этим группам относят анальгетики и НПВС, которые используют в виде инъекций, мазей, таблеток, гелей, эмульсий и пр. Для скорой помощи острого приступа можно приложить холодный компресс.
- Снятие мышечных спазмов. Для этого выписывают миорелаксанты, действие которых заключается в расслаблении мышечного корсета. Их применяют ограниченное время, так как регулярное воздействие снижает мышечный тонус.
- Восстанавливающие препараты в период ремиссии. К ним относят хондропротекторы, восстанавливающие хрящевую и суставную ткани, и комплексы витаминов и минералов, необходимые для питания костной ткани.
- Массаж и физиопроцедуры. Помогают восстановить кровообращение, нормализовать обменные процессы, стимулируют организм к самовосстановлению и пр. Некоторые физиопроцедуры позволяют доставить лекарственные компоненты непосредственно к месту локализации патологии.
- Мануальная терапия. Направлена на стимулирование организма к самовосстановлению. Для этого специалист воздействует на определенные точки тела.
- ЛФК. Является главной составляющей консервативного лечения, так как помогает восстановить упругость мышечного корсета, возвращает правильную осанку, вытягивает позвоночник, укрепляет связующие фрагменты и пр. Все упражнения необходимо выполнять регулярно, избегая резких и толчковых движений.
- Диета. Больному нужно сбалансировать свой рацион, добавив в него желеобразные продукты, витамины группы В, кальций, фтор и пр. Для людей с избыточным весом рекомендуется обратиться к диетологу, который подберет правильный режим питания.
- Гирудотерапия, парафинотерапия, иглоукалывание. Такие методики влияют на общее самочувствие, улучшают обменные процессы и запускают механизм самовосстановления.
Свыше 80% людей старше 55-летнего возраста страдают от аномалий позвоночного столба. Из них наиболее распространены дегенеративно дистрофические изменения в пояснично крестцовом отделе с разной степенью осложнения.
Стоит обратить внимание, что поражение хрящевых тканей до недавнего времени считалось старческой болезнью. Но с каждым годом возрастной порог уменьшается. Даже в 30-летнем возрасте есть вероятность развития изменений трофики в поясничном отделе позвоночника - около 30% клинических случаев.
Недавние медицинские исследования опровергли информацию о том, что дистрофические изменения поясничного отдела - процессы естественные и наступают из-за старения. Согласно последней информации, внешние факторы и хронические заболевания также могут быть причинами отклонений. Учёными хорошо изучены механизмы, приводящие к нарушению трофики хрящевых тканей. Поэтому методов лечения очень много.
Почему развивается заболевание
Понять что такое дегенеративно дистрофические изменения пояснично крестцового отдела позвоночника можно только изучив основные предпосылки для развития этой аномалии. Следует также понимать, что человеческий организм - сложный механизм, способный выдерживать разные, даже самые высокие нагрузки. Однако, негативное влияние внешних факторов ослабляет природные системы защиты, из-за чего хрящевые ткани утрачивают свою прочность.
Особенно сильно состояние позвоночника зависит от образа жизни. Поэтому выделяют ряд триггеров, способствующих развитию дегенеративных и дистрофических аномалий:
- старые, не вылеченные травмы позвоночного столба;
- естественное старение организма;
- воспалительные процессы;
- проблемы с эндокринной системой;
- нарушение обменных процессов;
- сидячий образ жизни;
- интенсивные физические занятия;
- резкие нагрузки на хребет;
- нездоровое питание;
- переохлаждение организма;
- изменения гормонального фона.
Анатомически позвоночник устроен так, чтобы принимать и равномерно распределять нагрузку. В этом ему также помогает поддерживающий мышечный каркас. Поэтому малоподвижный образ жизни приводит к различным отклонениям в развитии хребта.
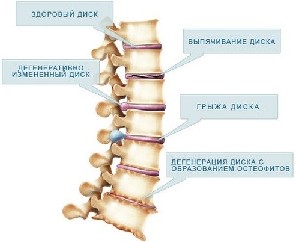
Такие люди, как правило, испытывают проблемы с лишним весом. Их мышцы слабо развиты и любая нагрузка моментально перегружает межпозвоночные диски. Так как мышечный каркас не способен принять часть нагрузки на себя, дегенеративно дистрофическое изменение поясничного отдела позвоночника развивается очень быстро.
Существует огромное количество других факторов, неблагоприятно влияющих на развитие хребта. Более того, часто на позвоночный столб воздействует сразу несколько триггеров. Поэтому самостоятельно установить источник проблемы практически невозможно. С другой стороны, воспользовавшись медицинской помощью, можно не только узнать причину заболевания, но и предотвратить прогрессирование дегенеративно-дистрофических отклонений.
Как развивается заболевание
Позвоночному столбу приходится сталкиваться с большими объёмами нагрузки каждый день. Независимо от того, выполняются какие-то движения или человек сидит неподвижно, хребет оказывается под влиянием некоторых сил. И самая большая нагрузка приходится на поясничный отдел.
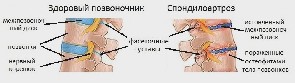
Именно под действием внешних факторов начинаются формироваться аномальные изменения межпозвоночных дисков. В первую очередь страдают хрящевые ткани. Более того, патогенез наступает поэтапно:
Характерная симптоматика
На ранних этапах патологию определить достаточно трудно. Дегенеративно-дистрофические процессы не сопровождаются болевыми ощущениями или дискомфортом и могут протекать бессимптомно очень долгое время. Естественно, признаки поражения хрящевых тканей проявляются постепенно, с прогрессом негативных изменений:
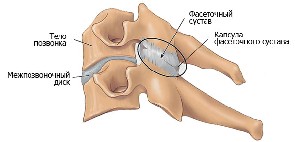
- Очевидных триггеров нет. Определить начало болезни может только специалист. Редко, после физических нагрузок, появляются тупые боли в районе поясницы. Возможна некоторая ограниченность движений.
- Выразительность симптоматики усиливается. Серьёзно нарушена механика всего тела. Малейшие наклоны сопровождаются резкой болью, описываемую как «прострелы». Появляются «мурашки», онемение и покалывания нижних конечностей и ягодиц. Всё это может свидетельствовать о начале радикулита.
- Болевой синдром усиливается, наступает острая стадия заболевания. Всё чаще немеют конечности. Нарушается питание мягких тканей хребта, возникает компрессия корешковых сосудов.
- С появлением первых признаков дегенеративных изменений позвоночного столба, повышаются шансы повреждения корешковых нервов и спинного мозга в целом. Возможен частичный паралич.
Диагностирование и лечение заболевания
Из-за отсутствия симптомов на ранних стадиях, самостоятельное определение проблемы затруднено. Часто о дегенеративно-дистрофических изменениях человек узнаёт после планового медицинского осмотра. Если же визит к врачу вызван неожиданной болью в области поясницы, скорее всего, болезнь начала прогрессировать.
Очень важно установить проблему раньше, чем появятся первые осложнения. Поэтому современные клиники используют разные методы диагностики, чтобы охватить весь спектр возможных раздражителей.
Современная диагностика
Всё начинается с внешнего осмотра. Врач выслушивает жалобы пациента, осматривает спину, прощупывает позвоночник. Это помогает составить предварительный анамнез и сделать некоторые предположения.
![]()
Но внешний осмотр не может похвастаться точностью, даже если специалист очень опытный. Поэтому его дополняют другими процедурами, направленными на оценку вероятных патологий межпозвоночных дисков.
Комплексное обследование включает:
- общий анализ крови;
- рентген поясничного отдела;
- томография на компьютере;
Важно помнить, что простой рентгенографии может оказаться недостаточно. Это очень распространённый, но устаревший и неточный метод диагностики.
КТ и МРТ позволяют более точно и подробно визуализировать текущее состояние позвоночника, установить дегенеративные изменения на ранних стадиях. Более того, охват обследуемой зоны намного больше: возможно обнаружение проблемных мест в грудном отделе.
Эффективное лечение
Чтобы предотвратить развитие дегенеративно-дистрофических изменений, необходимо пройти курс медикаментозного лечения:
- Часто врачи назначают мази и крема с анальгетиком, инжекционные блокаторы и другие средства, направленные на быстрое снятие болевого синдрома.
- Используются также лекарственные средства, помогающие улучить кровоток вокруг позвоночного столба. Приём этих медикаментов необходим, если присутствует отёчность мягких тканей. Кроме того, такие препараты предотвращают спазмы и улучают трофику хрящевой ткани.
- При наличии компрессии корешковых нервов, важно обеспечивать организм большим количеством витаминов. Особенно ценится B-группа. Полезные микроэлементы увеличивают скорость восстановления нервных волокон.
Список препаратов может быть самый разный. Во многом на выбор того или иного медикамента влияет общая картина болезни, состояние позвоночника и чувствительность пациента к активным компонентам.
Профилактика заболевания
Важно понимать, что одной медикаментозной терапии недостаточно. Лечение симптомов лишь останавливает негативную трофику, снимает болевой синдром и питает мягкие ткани. Необходимо закрепить результат лечения, чтобы предотвратить рецидивы.
Для профилактики назначают:
- лечебную физкультуру;
- физиотерапевтические процедуры;
- акупунктура;
- массаж;
- диета.
Особое внимание уделяется комплексу ЛФК. Регулярное выполнение правильно назначенных упражнений поможет усилить мышечный каркас и выровнять позвоночный столб. Таким образом, удастся избежать дегенеративного поражения в будущем.
Негативные изменения позвоночника - это не отдельная болезнь, а целый комплекс отдельных проблем. Тем не менее, нарушения поясничного и других отделов поддаются лечению. Главное, набраться терпения и следовать всем врачебным указаниям.
Дегенеративно-дистрофические изменения в пояснично-крестцовом отделе позвоночного столба – это патологический синдром в области межпозвоночного диска, вызывающий болевые ощущения в поясничной зоне.
Помимо функционального нарушения в работе пояснично-крестцового отдела существуют дегенеративно-дистрофические изменения с угрозой формирования межпозвоночной грыжи и на других участках позвоночника. Признаки и симптомы, а также методы лечения патологических дисфункций будут рассмотрены в этой статье.
Боль в пояснице: причины, симптомы и лечение
Принято считать, что дегенеративно-дистрофические изменения позвоночника в большей степени связаны с генетической предрасположенностью. Однако наследственный причинный фактор патологического состояния имеет незначительный процент от общего числа неврологических заболеваний. Следует учитывать, что результатом дегенеративных изменений позвоночного столба могут являться естественное старение организма, травматические состояния и прочие составляющие. Также распространенной причиной патологического отклонения является результат хронических заболеваний, связанных с функциональной работой костной и суставной системы:
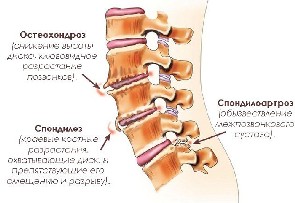
· спондилоартроз – артроз межпозвоночных суставов;
· остеохондроз – процесс истончения и изнашивания межпозвоночных дисков крестцово-поясничного отдела;
· спондилез – образование по краям позвонков костных наростов.

Однако, наиболее часто дегенеративно-дистрофические изменения в пояснично-крестцовом отделе может вызывать межпозвоночная грыжа, которая, образовывается в кольцевидной соединительно-тканой пластине, формирующая фиброзное кольцо межпозвоночного диска. Процесс образования межпозвоночной грыжи происходит следующим образом. Пульпозное ядро, представляющее собой полужидкую структуру из волоконных тканей и студенистого вещества – хондрина, в результате смещения выходит за пределы фиброзного кольца. Такое состояние в околодисковом пространстве начинает давить на нервные корешки, вызывая раздражение нервных окончаний, в результате чего человек испытывает боль и дискомфорт. Дегенеративно-дистрофические изменения поясничного отдела позвоночника могут определяться по следующим симптоматическим признакам:
· локализующая острая или ноющая боль в пояснице, с характерным иррадиированием в тазобедренную часть и нижнюю конечность;
· покалывание или чувство онемения в ногах, нередко провоцирующее хромоту;
· скованность в движениях (повороты спины, наклоны).
Окончательно установить вид дегенеративных преобразований в пояснично-крестцовом отделе поможет магнитно-резонансная томография. По результатам сканирования и выявления болевых синдромов подбирается соответствующий вид медикаментозного воздействия.

Консервативные методы лечения позволяют эффективно бороться с недугом. Массаж, физиотерапевтические процедуры и лечебная физкультура - это идеальные формы воздействия на неврологическую проблему. Естественно, что при обострении болезни применяются определенные фармакологические лекарственные комбинации, в основном представляющие собой нестероидные, противовоспалительные и болеутоляющие лечебные препараты.
Симптомы, признаки и лечение шейного отдела позвоночника
Дегенеративно-дистрофические изменения шейного отдела позвоночника могут проявляться следующими симптомами:
· дискомфортное состояние в области спины и шеи;
· мышечные шейные боли, отдающие в затылочную зону шейного позвонка;
· головокружение и/или головная боль;
· снижение зрительной остроты;
· онемение и/или покалывание верхних конечностей;
· давление в височной зоне;
· постоянный шум в ушах.

Все эти признаки свидетельствуют о хроническом состоянии шейного отдела позвоночного столба и требуют тщательного диагностического обследования с последующим профилактическим лечением. Причиной межпозвоночного воспаления могут являться:
· перегрузка позвоночного двигательного сегмента;
· микроразрывы и/или микротрещины в межпозвоночных дисках;
· мышечное перенапряжение;
· образование межпозвоночной грыжи в шейном отделе;
· уменьшение расстояния между позвонками за счёт компрессии.
Медицинская помощь при шейном остеохондрозе начинается с определения симптоматических признаков, основным показателем которых являются пальцы рук. Если дегенеративные процессы происходят в сегментной зоне между седьмым шейным и первым грудным позвонком, то человек жалуется на онемение мизинца и/или безымянного пальца. Дискомфортное состояние в указательном и/или среднем пальце свидетельствует о дегенеративных проблемах между шестым и седьмым шейным позвонком. Более точное подтверждение предварительного диагноза устанавливается при помощи рентгенологического сканирования шейного отдела позвоночника. Эффективным методом лечения шейного остеохондроза является мануальная терапия и применение лекарственных форм для улучшения обменного процесса в проблемной зоне.
В большинстве случаев дегенеративно-дистрофические изменения грудного отдела позвоночника связаны с гиподинамией, то есть дефицитом нагрузок на мышечные структуры, которые, в свою очередь, формируют ослабление мышечного корсета грудного отдела и увеличивают давление на суставные связки и диски позвоночника, тем самым вызывая грудной остеохондроз. К другим причинно-следственным факторам развития заболевания, можно отнести:
- тяжёлые условия профессиональной деятельности человека;
- врожденные дефекты костного каркаса позвоночного столба;
- инфекционные поражения и хронические заболевания костной и/или суставной системы;
- изменение гормонального фона в силу возрастных преобразований организма;
- переохлаждение;
- нарушение обменных процессов.
Явным симптоматическим признаком грудного остеохондроза являются:
- боль в межлопаточной зоне, распространяющаяся в грудной отдел;
- межрёберная невралгия, когда происходит компрессия нервных окончаний;
- сильная болевая чувствительность в области поражения.
Помимо этих симптомов при визите к специалисту пациенты жалуются на проблемы с органами желудочно-кишечного тракта, дыхательной и мочеполовой системы. Неприятные болевые ощущения в области груди, нередко напоминают симптоматику при стенокардии, из-за чего процесс диагностирования несколько затягивается. Однако после подтвержденного диагноза можно с уверенностью приступать к лечебно-профилактическим мероприятиям. Хирургическое вмешательство при грудном остеохондрозе практически не применяется, единственное условие - это угроза функциональной работы внутренних органов.
Практически вся методика лечения проблемных зон позвоночного столба лечится одинаково. Активное применение различных хондропротекторов, миорелаксантов, препаратов противовоспалительного, нестероидного и сосудорасширяющего действия является основой консервативного лечения. После снятия болевых ощущений проводится реабилитация грудного отдела позвоночника с помощью массажа, специальных гимнастических упражнений, фитотерапевтических процедур.
Здоровый образ жизни – это превосходная профилактика любых заболеваний позвоночной системы.
