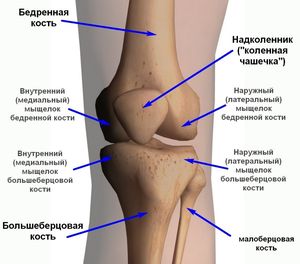
Durere în articulația genunchiului - Aceasta este o senzație neplăcută pe care mulți o întâlnesc atunci când merg pe jos, efectuează exerciții fizice și chiar în repaus.
Cauza disconfortului poate fi leziuni, precum și următoarele boli:
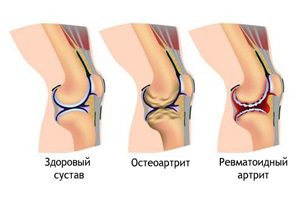
Osteoartrita
Reprezintă distrugerea cartilajului articulației genunchiului, rezultând deformarea și funcționarea ei afectată. Gonartroza afectează adesea femeile decât bărbații. Se mai numește artroză a genunchiului.
În conformitate cu cauzele, se disting două tipuri de boli. Un factor care contribuie la dezvoltarea gonartrozei primare sau idiopatice este pacientul vârstnic. Nu s-au stabilit cauze externe exacte în medicină. Acest tip de boală este bilateral, adică afectează ambele picioare. Al doilea tip de gonartroză apare din cauza unei leziuni a articulației genunchiului sau ca o complicație după infecții. Se poate dezvolta la un pacient la orice vârstă și poate fi unilateral sau bilateral.
Principalele motive pentru dezvoltarea gonartrozei sunt fracturile oaselor genunchiului, artrita, tesutul osos, și spondilită.
Boala se dezvoltă treptat și practic nu apare în primele etape. Printre simptomele sale principale se numără durerea acută la nivelul articulației genunchiului după ce a fost în repaus, modificări în mers. Treptat, în timpul mișcării disconfortul dispare, dar după o lungă odihnă apare din nou. Când pot apărea osteofite. Aceasta se numește creștere osoasă. Ca urmare a frecării țesutului cartilaginos despre aceste formațiuni, membrana articulară se inflamează. Pielea din acest loc este mai roșie, apare o tumoră, pacientul crește temperatura.
Etapele gonartrozei:
Deformarea articulației este aproape imperceptibilă. Durerea ușoară poate apărea periodic;
În această etapă, deformarea este clar vizibilă. Durerea se intensifică, atacurile devin mai lungi. Posibile crăpături în articulația genunchiului;
Boala progresează rapid. Acum durerea este resimțită atât în \u200b\u200btimpul mișcării, cât și în repaus, mersul se schimbă.
Gonartroza este diagnosticată pe baza unei radiografii și o examinare vizuală a articulației genunchiului. Este recomandat un masaj pentru picioare pentru a îmbunătăți circulația sângelui. Acest lucru va reduce durerea. În același scop, sunt utilizate venotonice și vasodilatatoare. Analgezicele ajută să scape de durere. Condroprotectorii acționează asupra cartilajului. În a treia etapă a dezvoltării bolii, poate fi necesară intervenție chirurgicală. Endoprosthetics vă permite să înlocuiți articulația genunchiului, restabilind complet toate funcțiile sale. Folosind artroscopie, puteți încetini dezvoltarea gonartrozei.

Există două plăcuțe speciale de cartilaj în articulația genunchiului care ușurează stresul articulației în timpul mișcărilor active. Se numesc menisci. Meniscul medial sau intern este mai puțin probabil să fie deteriorat decât meniscul lateral, cunoscut sub numele de extern. O astfel de accidentare poate apărea la o persoană, indiferent de vârstă și tipul de activitate. Dezvoltarea meniscopatiei este promovată prin sărituri, gheare, schi. La risc sunt cei care suferă de gută sau artrită, au ligamente slabe sau sunt supraponderali, ceea ce crește încărcarea pe articulații.
Principalul simptom al afectării meniscului este un clic în articulația genunchiului, urmată de dureri acute. Cu cât persoana este mai tânără, cu atât este mai ascuțită. La vârstnici, cartilajul nu este suficient de saturat de umiditate, astfel încât senzațiile sunt mai slabe. Când apare durere severă, pacientul nu mai mișcă. Disconfortul dispare treptat și apoi din nou o persoană poate merge cu greu. A doua zi, genunchiul se umflă, dar aceasta este o reacție de protecție care vizează restabilirea meniscului ciupit după o accidentare. În caz contrar, boala devine cronică. Durata unui atac de durere este de câteva săptămâni. În acest timp, umflarea trece. În absența tratamentului necesar, meniscopatia se manifestă periodic prin dureri severe și, ca urmare, poate duce la artroză.
Cea mai fiabilă metodă de diagnostic în acest caz este imagistica prin rezonanță magnetică. În timpul acesteia, natura și gradul de deteriorare a meniscului sunt determinate. Dacă este complet întreruptă, operația este necesară. Chirurgul îndepărtează total sau parțial meniscul. Metodele terapeutice sunt eficiente pentru ciupire sau rupere. În acest caz, funcțiile articulației genunchiului pot fi restabilite în câteva ședințe de către un traumatolog sau un chiropractic. Edemul vă permite să eliminați corticosteroizii și antiinflamatoarele nesteroidiene. Dar în primul rând, cauza tumorii ar trebui eliminată.
artrită
Artrita este considerată cea mai frecventă formă de boală a articulațiilor genunchiului. Ea implică înfrângerea membranei sinoviale, capsule, cartilaj. În absența tratamentului pentru această boală, pacientul poate pierde capacitatea de lucru, își poate pierde capacitatea de a merge și de a se deplasa activ.
Artrita este de următoarele tipuri:
reumatoizi - factorii care contribuie la dezvoltarea sa nu sunt cunoscuți;
posttraumatic - este rezultatul entorse, vânătăi, lacrimi, leziuni de menisc;
reactive - intoxicații alimentare, infecția tisulară este considerată cauza apariției sale;
deformarea - apare atunci când circulația sângelui este perturbată;
guta - cauzată de întreruperi în metabolismul organismului, depuneri de urat de sodiu.
În plus, artrita este primară atunci când apare ca urmare a traumelor și a dezvoltării infecției pe fundalul acesteia, sau secundară când apare inflamația în alte țesuturi și intră în articulația genunchiului cu limfa sau sângele.
Dezvoltarea bolii contribuie la supraponderale, ceea ce crește încărcătura pe articulații și bătrânețe, deoarece în timp cartilajul și țesutul osos se uzează. Activitatea fizică semnificativă, ridicarea frecventă a greutății, imunodeficiența duc, de asemenea, la artrită.
Atacurile bolii sunt însoțite de senzații neplăcute la nivelul articulației genunchiului, roșeață, umflare. Ele devin mai lungi și mai dureroase pe măsură ce se dezvoltă artrita. Odată cu formarea puroiului, pacientul crește temperatura.
Tratamentul presupune măsuri menite să elimine pufuleț, disconfortul, restabilirea funcțiilor articulației genunchiului și prevenirea unor noi atacuri. Durerea este tratată cu antiinflamatoare nesteroidiene și analgezice. Un efect eficient de încălzire și unguente distractive, precum și medicamente de restaurare. În perioada de remisie, sunt prescrise metode de fizioterapie, masaj și exerciții terapeutice.
Dacă tratamentul conservator nu produce rezultatele necesare, se efectuează o intervenție chirurgicală. Remedii populare poate fi utilizat după consultarea unui specialist atunci când este combinat cu medicamente prescrise de un medic.
Această boală afectează țesuturile periarticulare: mușchi, ligamente, tendoane, capsulă articulară. Periartrita este mai sensibilă la locurile care au o încărcătură semnificativă în timpul mișcării, inclusiv la articulația genunchiului.
Cauza dezvoltării sale sunt boli cronice, hipotermie frecventă, probleme în funcționarea sistemului endocrin, vasele periferice. Periartrita post-traumatică apare ca urmare a afectării articulare.
Această boală se caracterizează prin durere în articulația genunchiului, formarea de edem. La examinare, medicul poate detecta prezența nodulilor și a sigiliilor mici. Când apasă pe ele, pacientul suferă dureri tangibile. Când mergeți, există disconfort în articulația genunchiului.
În timpul tratamentului, se recomandă limitarea mișcării și mai des pentru a fi în repaus. Medicamentele nesteroidiene, cum ar fi diclofenacul, pot calma inflamația și pot reduce durerea. Odată cu periartrita, fizioterapia este efectuată. Cea mai frecventă expunere la frig este crioterapia locală, terapia cu infraroșu și aplicațiile cu parafină-ozocerită. Este necesară îmbunătățirea stării țesuturilor periarticulare.
Femeile în vârstă suferă adesea de o formă specială a acestei boli - periartrita pungii de gâscă. Ea implică inflamația tendoanelor genunchiului la interior. , deformarea articulației nu apare. Durerea se resimte doar atunci când vă deplasați pe suprafețe inegale, atunci când purtați pantofi cu toc înalt. Dacă boala este diagnosticată la timp, atunci în stadiile incipiente ale dezvoltării ea poate fi vindecată rapid. Pentru aceasta, este necesar să se efectueze fizioterapie, să se ia medicamentele prescrise de medic.
Ați găsit o greșeală în text? Selectați-l și alte câteva cuvinte, apăsați Ctrl + Enter
Tendinita genunchiului
Constă în inflamația țesutului tendonului în zona atașamentului său de os sau în zona joncțiunii musculo-tendonice. Această boală este cunoscută sub numele de genunchiul jumperului. Acest lucru se datorează în mare măsură faptului că cauza tendinitei se implică în sporturi precum baschet, ciclism, volei. Sportivii, persoanele în vârstă, adolescenții și copiii sunt cei mai afectați de boală. Afectează ligamentul patelei, care este responsabil pentru implementarea mișcării de flexie și extensor. Tendinita poate apărea doar pe un picior sau pe ambele simultan și există două tipuri: bursită tendonică și tendovaginită. În primul caz, sacul de tendon se inflamează, iar în al doilea, teaca de tendon.
Motivele dezvoltării tendonitei sunt:
alte boli (gută, poliartrită reumatoidă);
pantofi inconfortabili;
dezechilibru muscular;
imunitate slabă;
activitate fizică constantă;
Odată cu tendinita, durerea apare adesea când vremea se schimbă. Articulația genunchiului este umflată, există o restricție a mobilității sale și la mișcare - creparea. Atacurile de durere provoacă mișcări active. În stadiile ulterioare ale tendinitei, un ligament al rotilei se poate rupe.
În timpul unei radiografii, o boală este detectată atunci când cauza apariției acesteia este depunerea de săruri, bursită sau artrită. Testele de laborator de diagnosticare sunt eficiente atunci când apare tendinita ca o complicație după infecție. Informații detaliate despre deformarea tendonului permit diferite tipuri de tomografie.
În primele etape ale bolii, metodele de tratament conservatoare pot fi dispensate. Limitați activitatea motorie. În unele cazuri, imobilizarea articulației genunchiului este necesară, așadar folosiți gips sau o limbă. Medicul prescrie medicamente (nesteroidă, antiinflamatoare) și fizioterapie. În situații critice, sunt necesare injecții de corticosteroizi și antibiotice. Din fizioterapie, magnetica, ionoforaza și electroforeza sunt mai des utilizate. Chirurgical, țesuturile degenerative sunt îndepărtate în ultimele etape ale tendinitei. Odată cu acumularea de puroi în articulația genunchiului, se efectuează o autopsie și pomparea acesteia. Tratamentul medicamentos poate fi combinat cu utilizarea de medicamente pentru a obține un rezultat mai bun. medicina tradițională. Sub supravegherea unui antrenor, se recomandă, de asemenea, efectuarea de exerciții fizice. După recuperare, puteți merge la sporturile obișnuite. Yoga are un efect pozitiv asupra stării articulației genunchiului cu tendinită.
Artrita reumatoidă se referă la o boală sistemică și se manifestă sub formă de inflamație a țesutului conjunctiv. Nu sunt cunoscute cauzele exacte ale apariției sale. Există o predispoziție genetică la artrita reumatoidă. În momentul slăbirii sistemului imunitar, boala începe să se dezvolte activ. Afectează atât bărbații, cât și femeile la orice vârstă. Afectează țesutul conjunctiv din articulații, care au o sarcină semnificativă, inclusiv genunchiul. Lipsa diagnosticării și tratamentului în timp util al artritei reumatoide duce în majoritatea cazurilor la handicap și chiar la deces. Moartea apare din cauza complicațiilor infecțioase și a insuficienței renale.
Există factori care contribuie la dezvoltarea artritei reumatoide. Acesta este un stres emoțional constant, o hipotermie frecventă a organismului.
În conformitate cu simptomele, se disting următoarele etape ale dezvoltării artritei reumatoide:
Există umflarea și umflarea articulației genunchiului. Pacientul are dureri. probabil;
Celulele inflamate se divizează activ. Aceasta provoacă compactarea membranei sinoviale;
În ultima etapă, țesutul osos și cartilaginos este afectat. Articulația genunchiului este deformată și nu își îndeplinește funcțiile. Atacurile de durere devin mai puternice și mai lungi.
Artrita reumatoidă se dezvoltă lent. La început, se poate manifesta numai sub formă de rigiditate a articulației genunchiului, după ce a fost în repaus mult timp, de exemplu, dimineața la trezire. Durerea apare noaptea și cu o schimbare accentuată a vremii.
Boala este diagnosticată pe baza unei analize biochimice a sângelui, a razelor X și a simptomelor exprimate extern: roșeață a pielii, umflare, deformare articulară, durere în ea. Dacă artrita este cauzată de o infecție, atunci sunt prescrise medicamente antibacteriene. Corticosteroizii și antiinflamatoarele nesteroidiene ajută la ameliorarea durerilor și inflamațiilor articulare. De asemenea, este necesar să vă implicați în exerciții terapeutice și să faceți în mod regulat masaj.
bursită
Inflamarea care apare în interiorul sacului sinovial se numește bursită în medicină. Cauza sa este acumularea de exudat, adică un lichid care conține microorganisme periculoase. Bursita apare ca urmare a unei leziuni a articulației genunchiului, a efortului fizic semnificativ asupra acesteia sau ca o complicație a unei boli infecțioase. Artrita sau guta contribuie, de asemenea, la dezvoltarea acesteia.
Bursita poate fi determinată de rigiditatea mișcărilor, de durerea articulației genunchiului. Inflamarea se observă mai ales după apăsarea mișcărilor pe piele. Pacientul resimte slăbiciune, stare de rău și își poate pierde pofta de mâncare. Dacă cauza bursitei este o boală infecțioasă, temperatura corpului crește. Diferența sa importantă de artrită este conservarea capacității de a efectua mișcări de flexie-extensor.
În timpul diagnosticului, medicul examinează simptomele bolii, examinează articulația genunchiului. Pentru a determina cu exactitate natura fluidului acumulat, se efectuează o puncție. În primele etape ale dezvoltării bursitei, aceasta poate fi tratată cu ajutorul compreselor, înfășurărilor. Pacientul trebuie să respecte odihna la pat. În bursita cronică, se realizează o puncție pentru a îndepărta lichidul acumulat în interiorul pungii și apoi clătirea cavității.
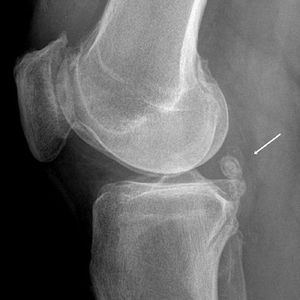
Această boală cronică este asociată cu depuneri de monourat de sodiu, care provoacă atacuri de durere acută la nivelul articulației genunchiului. Guta este mai frecventă la bărbați decât la femei. Motivele dezvoltării sale sunt considerate o încălcare a metabolismului urinar, drept urmare nivelul acidului uric crește în sânge. Aceasta duce la utilizarea unor cantități excesive de produse care conțin purine. Acestea includ carnea și peștele. Contribuie la dezvoltarea bolii și a abuzului de alcool.
Guta se manifestă sub formă de dureri ascuțite în articulația genunchiului și înroșirea pielii din această zonă. Noduli densi - tofuzele se formează în țesuturile moi. Sunt acumulări de acid uric. Uneori tofusul izbucnește și iese afară. Atacurile de durere cu gută pot dura câteva zile sau chiar o săptămână.
Guta poate fi determinată de conținutul ridicat de acid uric din sânge. Pentru aceasta, se face o analiză biochimică. De asemenea, ca parte a diagnosticului, se efectuează radiografie. Pentru a face față unui atac de gută, ar trebui să urmați o dietă, să vă deplasați mai puțin. Pacientului trebuie să li se asigure o pace emoțională și fizică. Dieta este combinată cu terapia medicamentoasă.
Boala Paget
Încălcarea proceselor de formare a țesutului osos duce la deformarea scheletului, fragilitatea oaselor. În medicină, acest fenomen se numește boala Paget. Ea uimește oase tubulare picioarele și poate provoca dureri în articulația genunchiului. La bărbați, boala Paget este detectată mai des decât la femei. Apare de obicei la persoanele la bătrânețe.
Este dificil să se determine prezența acestei boli, deoarece poate să nu fie însoțită de simptome. În unele cazuri, pacienții pot simți durere noaptea, iar căldura este resimțită la locul osului afectat. Diagnosticul bolii Paget se realizează folosind un test biochimic de sânge, care arată un conținut crescut de fosfatază, biopsie și radiografie.
Puteți ameliora durerea cu medicamente antiinflamatoare nesteroidiene. Practic, tratamentul are ca scop prevenirea complicațiilor bolii Paget: creșterea rezistenței oaselor, reducerea fragilității acestora. Acest lucru este posibil datorită utilizării de bifosfonați și medicamente care servesc ca sursă de calciu. În mod regulat, trebuie să fie testat și monitorizat de către un medic. În cazuri avansate, reabilitarea se efectuează în clinică. În cazul bolii Paget, merită să urmați o dietă, să efectuați cursuri de educație fizică sub supravegherea unui specialist și să evitați căderile și rănile. Din cauza fragilității oaselor, probabilitatea de fracturi este mare.
Această boală apare la cel puțin 5% din populație. Fibromialgia este exprimată sub formă de dureri musculo-scheletice simetrice, care apar adesea în zona articulației genunchiului. Cauzele apariției sale sunt slab înțelese, dar se știe că disconfortul nu este cauzat de procesele inflamatorii.
Principalele reclamații ale pacienților, pe lângă durerile musculo-scheletice, sunt somnul slab, oboseala, pierderea forței, tulburări intestinale și crampe, amorțeală și rigiditate matinală. O comunitate a simptomelor cauzează adesea un diagnostic greșit. Fibromialgia poate fi confundată cu depresia.
Cauza bolii este considerată stres, stres emoțional, un metabolism accelerat al serotoninei, traume fizice. Diagnosticul fibromialgiei se realizează prin diferite metode și este selectat individual de către medic. Adesea, prezența unei boli este determinată chiar și prin excluderea altor boli.
Tratamentul se realizează cu metode medicale și non-medicale. În cele mai multe cazuri, pacientului i se prescriu antidepresive, antidepresive. Este recomandat să evitați situații stresante, exerciții fizice, urmați o dietă și ședințe de masaj.
osteomielită
Diagnosticul osteomielitei se face dacă pacientul dezvoltă un proces purulent-necrotic al oaselor și țesuturilor moi din jurul său. Sunt cauzate de bacterii speciale care produc puroi. Agenții cauzali ai infecției pătrund în diferite moduri: endogen - prin sânge, răspândindu-se din centrul inflamației, exogen - ca urmare a tratamentului, umpluturi dentare. poate fi cauzată de rănire sau.
Există 2 tipuri principale de boli: hematogene și traumatice. În primul caz, osteomielita nu apare extern mult timp. Cu toate acestea, pacientul poate prezenta stare de rău, slăbiciune. Apoi, există o creștere accentuată a temperaturii corpului și apare durerea acută. Procesul inflamator este foarte rapid. Posibil, care duce la moartea pacientului. Osteomielita traumatică se dezvoltă atunci când tratamentul a fost început prea târziu. Atacurile de durere în acest caz alternează cu o stare de repaus.
Osteomielita este tratată medical cu antibiotice și chirurgical. În timpul operației, puroi, celulele țesutului mort sunt îndepărtate.
Brutar chist
În medicină, chistul unui Baker este un genunchi sau o hernie popliteală. Dimensiunea sa poate varia, dar depășește rar câțiva centimetri. Cel mai adesea se găsește la persoane după 30 de ani și la copiii cu vârsta cuprinsă între 3-7 ani. Chistul lui Baker este format din cauza deteriorării genunchiului. De asemenea, la apariția acesteia contribuie boli precum artrita și artroza.
Datorită dimensiunilor mici, chistul lui Baker nu poate fi uneori detectat chiar de către un medic. La pacient, nu provoacă anxietate, nu se observă modificări ale sănătății sale. Durerea poate apărea la genunchi, umflare, disconfort atunci când efectuați mișcări de flexie-extensor. În unele cazuri, chistul trece de-a lungul timpului.
În prezența unei dureri severe, aspirația este efectuată. De asemenea, este necesar dacă chistul este mare. Medicamentele nesteroidiene ajută la ameliorarea durerii, dar pot fi luate doar sub supravegherea unui medic. Pentru a îndepărta inflamația permite aplicarea de comprese, punerea în aplicare a exercițiilor fizice care vizează întărirea genunchiului.
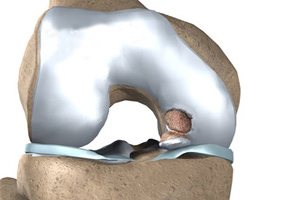
Această boală este adesea numită osteocondroză disecantă. Cartilajul poate fi separat de-a lungul osului și se poate mișca liber în articulația genunchiului. Aceasta face mișcarea dificilă și provoacă durere. Acest fenomen se numește boala Koenig. Cel mai adesea apare în articulația genunchiului. Alocați o formă adultă a bolii, care este tratată mai dificil și copilăriei. În cursul dezvoltării, boala Koenig trece prin 4 etape.
Simptomele sale includ dureri plictisitoare, lichidul sinovial se acumulează în articulație. Senzațiile neplăcute se simt cel mai mult atunci când se mișcă. Separarea cartilajului expune osul, care este însoțit de inflamație, care se manifestă prin edem. Cea mai informativă este metoda de diagnostic a radiațiilor pentru boala Koenig.
În etapele inițiale, puteți face față cu aceasta folosind metode de tratament conservatoare. Pentru pacienții vârstnici, precum și în stadiile avansate, chirurgia este de obicei necesară. Pacientul are nevoie de pace fizică și emoțională.
Boala Osgood-Schlatter
Această boală se manifestă sub forma unei vătămări dureroase în zonă. tipsie. Copiii și adolescenții suferă de asta. Cei implicați în sport, de exemplu, baschet, patinaj fotografic și balet, prezintă un risc ridicat de a dezvolta boala Osgood-Schlatter. Cel mai adesea, la băieți apar probleme cu genunchiul. Medicii atribuie acest lucru faptului că sunt supuși unui efort fizic mai sever decât fetele.
Principalele simptome ale bolii sunt umflarea genunchiului, umflături, dureri ascuțite la mișcare: alergare, sărituri. Atingerea este vizibilă la atingere. Boala Osgood-Schlatter afectează de obicei doar genunchiul unui picior.
Ea trece cu vârsta. Dar, în unele cazuri, fizioterapie sau tratament cu medicamente, care presupune luarea de calmante. Puteți face comprese reci. Este necesar să folosiți patela atunci când efectuați exerciții fizice. Gimnastica terapeutică ajută la întărirea tendoanelor, dar trebuie efectuat sub supravegherea unui medic.
Bolile infecțioase ale genunchiului: boala Lyme, sindromul Reiter
Boala Lyme se dezvoltă după ce a fost mușcată de o căpușă infectată. Devine de natură cronică și recurentă pe măsură ce agenții patogeni se înmulțesc în organism. Puteți diagnostica boala pe baza unui test biochimic de sânge.
În boala Lyme, pacientul prezintă dureri în mușchi și tendoane. Cel mai adesea, afectează articulațiile genunchiului. Aritmie posibilă, slăbiciune. Când diagnosticați boala Lyme, este ușor să o confundați cu o altă boală, prin urmare, la prima suspiciune, trebuie să consultați un medic pentru a confirma prezența infecției și a prescrie antibiotice.
Sindromul Reiter se numește inflamația tractului genitourinar, a ochilor și a articulațiilor, inclusiv a genunchiului. La urinare, pacienții prezintă senzație de mâncărime, durere și senzație de arsură. La nivelul articulațiilor genunchiului se simte durere severă, în timp ce leziunea are de obicei un caracter asimetric. Pielea din zona genunchiului capătă o tentă roșiatică, se formează edem. Boala poate avea atât forme acute, cât și cronice. Cauza acesteia este o infecție genitourinară sau intestinală. După diagnostic, se efectuează tratamentul cu antiinflamatoare nesteroidiene.
Cele mai frecvente simptome ale traumatismului sau ale bolii articulațiilor genunchiului sunt durerea genunchilor și umflarea. Motivele acestei stări de lucruri pot fi multe, dar este important de știut: senzațiile neplăcute la nivelul picioarelor nu trebuie ignorate. La urma urmei, afectarea articulației genunchiului este considerată una dintre cele mai nefavorabile din punct de vedere al terapiei. Genunchii sunt greu de fixat și au o sarcină sub forma propriei greutăți a pacientului.
Cauzele durerii
Durerea și umflarea la genunchi este întotdeauna un semn de probleme. Cu toate acestea, natura, localizarea și intensitatea sindromului durerii pot fi diferite. Acești indicatori sunt o caracteristică de diagnostic importantă pentru recunoașterea tipului de încălcare. Principalele cauze ale senzațiilor neplăcute în conexiune pot fi rănirile., supraîncărcare (microtrauma) și boli de diferite origini.
leziuni
Leziunile articulare sunt o cauză frecventă a durerii severe și ascuțite la genunchi. Consecințele unei greve sau a unui salt nereușit sunt clar vizibile, dar nu este întotdeauna posibil să înțelegeți care parte a articulației este deteriorată. Prin urmare, diagnosticul corect este important pentru alegerea unei metode de tratament. Opțiuni posibile pentru leziuni traumatice ale articulației genunchiului:

Boli inflamatorii
Procesul inflamator în articulația genunchiului poate fi acut sau cronic. Este primară (infecțioasă, septică, reumatoidă, metabolică), posttraumatică, precum și concomitentă cu boli degenerative ale compușilor. Principalele boli ale articulațiilor genunchiului de origine inflamatorie:
- artrita este numele comun pentru grup boli inflamatorii de origine diferită, dar cu simptome similare (acestea sunt osteoartrita, guta, lipoartrita, poliartrita reumatoida). Un semn caracteristic este durerea în genunchi, agravată de mișcări, o creștere a dimensiunii articulației, o creștere a temperaturii locale, uneori roșeață;
- bursita (afectarea articulației sau a capsulei tendonului) este însoțită de obicei de o pronunțată durere constantăindependent de mișcări. Se produce din cauza supra-întinderii capsulei prin puroi sau lichid și expunerea la terminațiile nervoase;
- tendonita (inflamația ligamentelor și tendoanelor) se caracterizează prin edem și o senzație neplăcută într-o anumită zonă. Este îmbunătățită prin flexia-extensia genunchilor și prin contracția mușchilor asociate cu inflamația tendonului afectat și dă mușchilor adiacenți ai piciorului inferior și ai coapsei;
- chistul lui Becker (hernia cu fosa popliteală) în stadiul său activ provoacă dureri de intensitate diferită în regiunea popliteală. Se răspândește de-a lungul mușchiul gambei în talpă și previne îndoirea articulației.
Boli non-inflamatorii (condropatie, meniscopatie, tendopatie)
Cu astfel de boli distrofice ale articulației genunchiului, de regulă, un singur tip de țesut conjunctiv este afectat - cartilaj, menisc, tendon sau ligament. Aceste patologii sunt însoțite de durere în genunchi la mers, flexie-extensie a membrului, o crăpătură în articulație și, de asemenea, uneori tunsul involuntar al piciorului atunci când îl calcă.
Boli degenerative
 O astfel de distrugere ireversibilă a țesuturilor articulare, în special cartilajul, este de obicei de natură prelungită. Prin urmare, simptomele se formează treptat, în etape, implicând zone din ce în ce mai mari de conexiuni în procesul distructiv.
O astfel de distrugere ireversibilă a țesuturilor articulare, în special cartilajul, este de obicei de natură prelungită. Prin urmare, simptomele se formează treptat, în etape, implicând zone din ce în ce mai mari de conexiuni în procesul distructiv.
Senzații neplăcute la genunchi pot apărea atât cu artroza atât a articulației genunchiului, cât și a coloanei vertebrale. Principalele cauze ale durerii la genunchi sunt:
- gonartroza (articulația genunchiului - COP) și coxartroza ( articulația șoldului - TBS). Disconfort sever la început apare doar după exercițiu și rămâne în repaus. Pe măsură ce progresează, dobândește mai întâi un caracter periodic, iar în ultimele etape, caracter permanent. Se formează anchiloză sau mobilitate anormală în articulație;
- dacă dă durere în genunchi, dar nu există nicio problemă în articulația însăși, trebuie să examinați coloana vertebrală pentru prezența leziunilor radiculare;
- neuropatie în COP sau în structurile din apropiere.
Boala vasculara
Tulburările circulatorii la nivelul membrelor pot provoca, de asemenea, disconfort la nivelul articulației genunchiului. Cu toate acestea, principala diferență între durerile genezei vasculare față de alte patologii este că mobilitatea acestui organ nu suferă. Această încălcare apare uneori în adolescență cu o creștere inegală a oaselor și vaselor de sânge, dar cel mai adesea trece de 18-20 de ani.
Asemenea probleme însoțesc uneori oamenii toată viața. Nu sunt întotdeauna descrise drept durere, sunt mai predispuse să folosească termenul „răsucire la genunchi” cu schimbarea vremii, răceli și activitate fizică. Pentru afecțiunile vasculare, numai durerea la genunchiul drept sau durerea la genunchiul stâng nu este caracteristică, dar există întotdeauna o natură simetrică a senzațiilor.
Necroza aseptică (sau atacul de cord) al osului genunchiului are loc cu o încălcare bruscă a circulației sângelui. Moartea unei părți a țesutului dur apare de obicei în câteva zile și este însoțită de dureri foarte puternice, uneori insuportabile.
Tipuri de durere
 Durerea în articulația genunchiului are loc cu deteriorarea țesuturilor moi și conective. Aceasta apare cel mai adesea ca urmare a traumelor, a complicațiilor sale sau a bolilor cronice.
Durerea în articulația genunchiului are loc cu deteriorarea țesuturilor moi și conective. Aceasta apare cel mai adesea ca urmare a traumelor, a complicațiilor sale sau a bolilor cronice.
Disconfortul devine vizibil atunci când un exces de lichid intraarticular, inflamator sau de sânge în timpul hemartrozei comprimă terminațiile nervoase ale compusului. În momentul diagnosticării, sunt considerate astfel de caracteristici ale sindromului durerii:
- durerea bruscă a genunchiului este un semn clar al unei traume proaspete, blocarea articulației cu deteriorarea meniscului, precum și introducerea creșterii osoase acute în țesuturile moi;
- durerile de genunchi indică procese cronice în articulație: inflamație, stadiul inițial al artrozei sau manifestarea dependenței meteorologice în afecțiuni vasculare;
- tragerea durerii la genunchi apare în timpul proceselor inflamatorii atunci când afectează terminațiile nervoase, precum și cu un stadiu dezvoltat de artroză;
- durerea severă la genunchi este caracteristică nervilor ciupiti, blocarea în timpul rupturii meniscului și alte leziuni acute ale acestei părți ale piciorului, leziuni ale țesuturilor moi, fracturi, procese inflamatorii acute și ultimele etape ale osteoartritei;
- durerea constantă a articulației genunchiului este asociată cel mai adesea cu spasmul mușchilor din apropiere, fibroza capsulelor, sinovită reactivă și neuropatii;
- dureri de genunchi palpitante apar cu inflamația acută a țesuturilor moi ale articulației, artrita reumatoidă în stadiul inițial, cu tromboflebite și alte afecțiuni vasculare;
- durere severă, tăiată la genunchi, atunci când încercați să vă deplasați, sugerează o ruptură de menisc și blocarea articulației sau a unui nerv ciupit, inclusiv în coloana vertebrală;
- desenarea durerii genunchiului poate fi observată cu majoritatea patologiilor articulației genunchiului în diferite stadii de dezvoltare.
Diagnosticul manifestărilor caracteristice ale durerii
 Pe baza simptomelor tipice, unele patologii pot fi puse în discuție. Unele tipuri de durere pot fi prezente doar în anumite boli. articulația genunchiului.
Pe baza simptomelor tipice, unele patologii pot fi puse în discuție. Unele tipuri de durere pot fi prezente doar în anumite boli. articulația genunchiului.
Cu toate acestea, astfel de semne sunt date numai pentru autoexaminare înainte de o vizită obligatorie la medic. Natura durerii:
- durerea crescută pe timp de noapte este importantă pentru diagnostic, așa cum este tipic pentru puține boli. Apare în artrita reumatoidă și în bolile de origine vasculară și, invers, nu este caracteristică artritei și meniscopatiei;
- durerea care apare numai în anumite poziții sau mișcări indică o întindere a capsulei cu periartrită;
- „Durerea inițială” apare dimineața cu apariția osteoartritei articulației genunchiului, dacă nu durează mai mult de 20 de minute după începerea mersului;
- rigiditatea dimineții a articulației, când este dificil să efectuezi mișcări de amplitudine, este foarte informativă pentru inflamația țesuturilor moi sau a capsulelor cu artroză, dacă trece în jumătate de oră;
- durerea de sub genunchi este asociată cu traumatisme la menisci, tendoane și ligamente, fractură de patelă și, de asemenea, cu detașarea periostului;
- durerea deasupra genunchiului poate provoca coxartroză, probleme ale coloanei vertebrale și tulburări vasculare;
- durerea de răspândire care trece de la o articulație la alta este caracteristică pentru artrita reumatoidă. Chiar dacă se retrage, articulația devine sensibilă la orice factor de intemperii, provocând dureri și durere dureroasă în interiorul conexiunii.
Orice durere la genunchi ar trebui să fie întotdeauna alarmantă. și mă obligă să iau măsuri. Până la efectuarea unui diagnostic final după examinare, auto-medicația poate fi periculoasă, deoarece terapia trebuie să fie individuală. Uneori, metodele de vindecare cu un singur tip de leziune pot fi complet inacceptabile cu o patologie de legătură diferită.
Descoperirea senzațională a medicilor
După diverse studii, medicii au găsit o modalitate senzațională de a afecta cu succes articulațiile.- Există un nou remediu care vindecă complet articulațiile!
- Nu există proceduri dureroase!
- Fără utilizarea antibioticelor!
- Rezultatul este deja în PRIMA Saptamana!
Durerea acută la genunchi apare neașteptat și întotdeauna la momentul nepotrivit. O astfel de durere este rezultatul unei boli sau vătămări și nimeni nu este în siguranță de apariția ei. Dar putem distinge un grup de persoane care prezintă riscul de durere acută mai mult decât altele. Este vorba despre sportivi, oameni care se angajează în muncă fizică grea și vârstnici. Ei bine, cel mai extins grup de risc sunt persoanele care nu le pasă de sănătatea lor, sunt leneși sau consideră că nu este necesar să se vadă la timp la medic.
Cauzele durerii acute
Există multe motive care provoacă dureri severe la nivelul articulației genunchiului, dar următoarele sunt cel mai adesea printre ele:
- ruperea sau deteriorarea aparatului ligamentar;
- tendinită;
- încălcarea integrității meniscului;
- bursită;
- mouse-ul articular;
- deplasare patelă;
- artroza sau artrita.
Deteriorarea ligamentelor
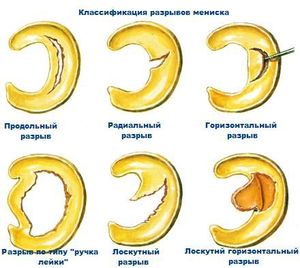 Întreruperea ligamentului apare la persoanele care conduc viață activă. Apare ca urmare a excesului de sarcină, șoc sau presiune puternică asupra piciorului inferior.
Întreruperea ligamentului apare la persoanele care conduc viață activă. Apare ca urmare a excesului de sarcină, șoc sau presiune puternică asupra piciorului inferior.
Există trei grade de deteriorare - entorsă, rupere și rupere a ligamentului. Simptomele acestei afecțiuni sunt dureri severe (în repaus și în timpul mișcărilor), precum și umflarea și roșeața. durere iar dezvoltarea unui hematom este cauzată de trecerea nervilor și vaselor de sânge la locul leziunii. Cu leziuni minore, durerea este resimțită doar la palpare sau la o sarcină crescută.
Când rupeți sau sfâșiați, există o senzație de instabilitate în articulația genunchiului, se aude o crâșnire în timpul mersului.
tendinită
![]() Inflamarea tendoanelor este de asemenea cea mai frecvent întâlnită la persoanele implicate în sporturi asociate cu săriturile. Încărcările constante duc la dezvoltarea microcrechilor, care tind să se vindece independent. Dar, cu un proces acut și pronunțat, o persoană simte durere severă în genunchi și în țesuturile din apropiere.
Inflamarea tendoanelor este de asemenea cea mai frecvent întâlnită la persoanele implicate în sporturi asociate cu săriturile. Încărcările constante duc la dezvoltarea microcrechilor, care tind să se vindece independent. Dar, cu un proces acut și pronunțat, o persoană simte durere severă în genunchi și în țesuturile din apropiere.
Cu această boală, durerea crește în timpul mișcării, la simțirea articulației genunchiului și în timpul schimbării condițiilor meteorologice. Articulația este ușor umflată, mișcarea este limitată și se aude un crunch la îndoire. Durerea bruscă se poate dezvolta atunci când te ridici brusc de pe un scaun sau când urci scările. Cu cât înfrângerea devine mai pronunțată, genunchiul este mai puternic.
Risc de menisc
Când meniscul este deteriorat, o persoană în perioada acută simte durere severă, care este însoțită de restricționarea mișcărilor (atât active, cât și pasive), adică se dezvoltă un blocaj articular.
Adesea, o leziune a meniscului este combinată cu fracturi ale condililor tibiei sau cu ruperea ligamentului cruciat anterior. Această afecțiune este însoțită de durere insuportabilă și are nevoie de asistență imediată.
bursită
 Boala poate apărea sub formă acută sau cronică și se manifestă sub formă de reacție inflamatorie a pungii periarticulare. Cauza poate fi o rană mică, vânătăi sau abraziune. Acest tip de leziune la genunchi apare ca o complicație a gutei sau a artrozei.
Boala poate apărea sub formă acută sau cronică și se manifestă sub formă de reacție inflamatorie a pungii periarticulare. Cauza poate fi o rană mică, vânătăi sau abraziune. Acest tip de leziune la genunchi apare ca o complicație a gutei sau a artrozei.
Durerea severă cu bursită este însoțită de incapacitatea de a se deplasa în articulația genunchiului, o umflătură rotunjită caracteristică se formează până la locul reacției inflamatorii, atingând până la 10 centimetri în diametru cu înroșirea pielii și o creștere a temperaturii locale. Pentru această boală, durerea crescută este caracteristică în timpul repausului de o noapte.
Bursita articulației genunchiului poate fi localizată deasupra rotilei, sub patelă, formând, de asemenea, așa-numitul chist Becker. Acesta din urmă este localizat pe spatele genunchiului și apare la femeile cu tendință de obezitate.
Patella nu este altceva decât o patelă.
Mouse-ul comun
Apare ca urmare a ruperii sau ruperii particulelor de cartilaj sau os care sunt situate liber în cavitatea articulară. Mai mult, poate că nu se manifestă în niciun fel.
Trecând între formațiunile articulației genunchiului, mouse-ul îl poate bloca, iar acest lucru este însoțit dureri severe. Caracteristic pentru această afecțiune este faptul că o schimbare a poziției articulației duce la dispariția completă a simptomelor, care poate apărea din nou cu următorul blocaj.
Cu ingestia prelungită sau frecventă a șoarecului articular între plăcuțele cartilaginoase, se dezvoltă o reacție inflamatorie și distrugerea țesuturilor. Consecința acestui lucru poate fi imobilitatea completă a articulației, iar pacientul devine dezactivat. Pentru a scăpa de această boală este posibil doar într-un mod operațional.
Probleme Patella
 Dislocarea sau fractura patelei este însoțită de durere.
Dislocarea sau fractura patelei este însoțită de durere.
Dislocarea este congenitală (cu subdezvoltare a țesuturilor moi ale articulației) și dobândită (posttraumatică). Dacă se repetă de mai multe ori pe an, atunci vorbim despre luxația obișnuită. În funcție de deplasare, se disting dislocarea laterală, verticală și rotativă. Durerea cu această afectare este deosebit de severă dacă are o origine traumatică.
O fractură a rotilei se manifestă întotdeauna printr-o durere insuportabilă și incapacitatea de a ridica piciorul într-o formă neîndoită. Articulația se umflă și se umple de sânge. După aceea, pielea din zona afectată devine albastră din cauza faptului că sângele începe să se scurgă din interior. Aceasta provoacă o creștere a durerii, prin natura ei devine pulsantă și reduce și mai mult posibilitatea mișcării în articulația genunchiului. O fractură poate fi cu și fără deplasare, apare și o fractură patelară.
Boli inflamatorii și distrofice ale articulației
Durerea ascuțită este observată în stadiul acut al diferitelor procese inflamatorii la genunchi: 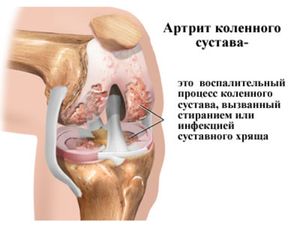
- Inflamarea articulației genunchiului de diferite naturi se numește artrită. Cel mai adesea apare artrita reumatoidă, pentru care durerea este un simptom caracteristic, care este însoțit de rigiditate dimineața. Durerea apare mai întâi periodic, în timpul unei exacerbări, dar pe măsură ce patologia progresează, ea devine aproape constantă.
- cronic modificări degenerative în țesuturile articulare se numește artroză. Ele pot apărea pe fondul unui proces inflamator cronic (artrita), precum și ca urmare a modificărilor legate de vârstă și a traumelor constante. Acest complex de boli se caracterizează prin durere în etapele ulterioare, la început doar în timpul exercițiului fizic și apoi în repaus.
Ce să faci cu durerile articulare
Dacă apare brusc o durere puternică și insuportabilă la genunchi, trebuie să vă oferiți odihnă articulației și să consultați un medic. Poate fi ortoped, traumatolog sau reumatolog, în funcție de cauza acestui simptom.
 Pentru a determina gradul de deteriorare, specialistul folosește diagnostice cu raze X, uneori pentru clarificări trimite la un RMN. Cea mai ridicată precizie diagnostică este obținută prin artroscopie, în care se pot efectua o serie de manipulări pentru tratamentul patologiei.
Pentru a determina gradul de deteriorare, specialistul folosește diagnostice cu raze X, uneori pentru clarificări trimite la un RMN. Cea mai ridicată precizie diagnostică este obținută prin artroscopie, în care se pot efectua o serie de manipulări pentru tratamentul patologiei.
Indiferent de origine, când există dureri la genunchi, trebuie protejat cât mai mult de sarcini, dacă este necesar, folosiți o cârjă sau un băț. Bine protejează articulația împotriva stresului excesiv purtând o orteză specială sau folosirea tălpilor ortopedice.
Cel mai adesea, în timpul tratamentului în stadiul inițial, terapia conservatoare este recomandată, în absența eficacității acesteia, este prescrisă o operație chirurgicală. Metodele moderne de intervenție permit, în unele cazuri, evitarea dizabilității unui pacient și revenirea la stilul său de viață anterior. Dar acest lucru este posibil numai cu asistență medicală în timp util.
Durerea articulară nu apare brusc, este precedată de anumite procese distructive, iar pentru a înțelege de ce rănesc articulațiile, are sens să vă reamintiți de structura articulației, să înțelegeți clar cauzele care duc la durere și boală, precum și prin prevenire și mijloace simple și accesibile reduce posibilitatea problemelor de sănătate ale sistemului musculo-scheletice.
Structura comună
Fiecare persoană din copilărie știe că articulația este acea parte a scheletului care se mișcă, adică este un fel de conexiune mobilă a două sau mai multe oase. Între oasele în mișcare ale oricărei articulații, există o cavitate articulară, indiferent de câtă mișcare este în articulație - de la mișcări vibraționale în articulațiile metacarpale la mișcări de rotație în articulațiile umărului.
Capetele articulare ale osului sunt acoperite cu cartilaj hialin, a cărui grosime, în funcție de domeniul de mișcare într-o anumită articulație, este cuprinsă între 1 și 7 mm. Capetele articulate ale oaselor sunt izolate de țesuturile înconjurătoare printr-o capsulă, care este strâns atașată de țesutul osos la o anumită distanță de la capătul osului. Această distanță poate fi de la 1-2 mm la 4-5 cm, în funcție de aceeași mobilitate a unei anumite articulații.
Capsula articulației este întărită de fibrele de tendon ale mușchilor din jur și de ligamentele articulației care se împletesc în ea și este bogată în vase de sânge, datorită cărora produce lichid sinovial, care îndeplinește nu numai funcția de „lubrifiere”, ci și hrănește suprafețele articulare (stratul de cartilaj al articulației).
Primul motiv principal pentru care articulațiile doare
În cazul încălcării circulației sanguine a membranei sinoviale a articulației, există o „zgură” rapidă a lichidului sinovial al articulației, iar capacitatea de regenerare (restabilirea țesutului cartilaginos) este semnificativ afectată. Distrugerea cartilajului articular începe, iar apoi alte părți ale articulației sunt afectate - osul situat direct sub cartilaj, membrana sinovială, adică capsula articulației, ligamente care întăresc articulația, precum și mușchii care înconjoară articulația. Există o distrugere treptată, care este însoțită de durere, organismul ne semnalează că este timpul să facem ceva.
Al doilea principal motiv pentru care articulațiile doare
Aceasta este mâncarea noastră. Alimentele pe care o persoană modernă le consumă, de regulă, conțin un număr semnificativ mai mic de oligoelemente necesare decât organismul necesită pentru buna funcționare a tuturor organelor și sistemelor.
Prin urmare, pentru viața normală, oligoelementele sunt prelevate din aparatul articular osos, care acționează ca un „depozit” sau „depozit” de minerale precum calciu, potasiu, mangan, bor, fosfor, siliciu, zinc.
Dând substanțe minerale sistemelor conducătoare ale corpului, aparatul osteoarticular este „epuizat”, ceea ce reprezintă o altă predispoziție la dezvoltarea diferitelor boli ale articulațiilor, oaselor, articulațiilor periodic, la început mai rar, iar apoi durează constant, se vindecă, oasele și ligamentele se slăbesc și se dezvoltă osteoscleroza , osteochondroză, osteoartroză și alte boli.
Al treilea motiv principal pentru care articulațiile doare
Un stil de viață sedentar duce în cele din urmă la probleme articulare. Articulațiile doare dacă vă mișcați puțin, deoarece numai în mișcare este producerea de lichid sinovial, procese metabolice complete în articulații și nutriția lor. Cu o mică mișcare și din nou stagnare, apare „zgură” a fluidului sinovial și a proceselor distructive. Așa se aranjează articulațiile noastre - alimentația lor este asigurată doar în mișcare și, prin urmare, sănătate.
Când articulațiile doare - acesta este primul apel că este timpul să faci sănătate
Încă de la începutul dezvoltării bolilor, articulațiile doare intermitent și ușor. Deci, o persoană, în acest moment, nu le acordă atenție și uită rapid. Și își amintește doar atunci când răspunde la întrebările medicului și, de regulă, dacă se dovedește că durerea în articulații a început acum 3-4 sau chiar 5 ani, atunci putem spune deja că boala este destul de lentă, dar sigur aproape s-a îndreptat până la tine. Nu este întâmplător că spun ei, de exemplu, de deformarea artrozei că „se strecoară” neobservată. Dacă în această perioadă „târâtoare” se începe tratamentul preventiv corect, atunci dezvoltarea bolii poate fi oprită.
Durerile articulare sunt tipice pentru dezvoltarea caracteristicilor artrozei deformante:
- Durere mecanică - apar cu sarcină pe articulație. Se îngrijorează mai mult seara și, de regulă, trec sau se opresc după o noapte de repaus.
- Dureri de pornire - să apară la începutul mișcării, atunci când stai în picioare, la începutul mersului, cu orice sarcină pe articulația dureroasă. Apoi, aceste dureri dispar. Adesea, oamenii spun: „Voi merge 10-50-10 0 metri și durerea dispare”.
- Dureri de noapte. Numele în sine indică ora apariției lor. De regulă, sunt plictisitoare, dureroase în natură și dispar la mers.
- Durere reflectată. Uneori se pot produce procese patologice la nivelul coloanei vertebrale, iar durerea poate fi la nivelul articulațiilor șoldului și genunchiului și chiar la nivelul piciorului, dar nu și în coloana vertebrală în sine. Cu o boală a articulației șoldului, articulația genunchiului este foarte des tratată, deoarece genunchiul este cel care doare și nu articulația șoldului.
Și chiar durerea de inimă poate fi asociată cu o boală a coloanei vertebrale, nu cu inima însăși. Toate aceste dureri sunt numite dureri reflectate.
