Page 3 sur 6
TAZ EN GÉNÉRAL
Taz (bassin) est formé en reliant les os du bassin et le sacrum. C'est un anneau d'os (Fig. 111). Le bassin est un réceptacle pour de nombreux organes internes. En utilisant les os du bassin, le corps est relié aux extrémités inférieures. Deux sections sont supprimées - le grand et le petit bassin.
Grand bassin (bassin majeur) est délimité à partir du bas bassin en dessous de la limite. Ligne frontière (linea terminalis) passe à travers le cap du sacrum, le long des lignes arquées du ilium, des crêtes des os pubiens et du bord supérieur de la symphyse pubienne. Le grand bassin à l'arrière est limité par le corps en V vertèbre lombaire, des côtés - les ailes de l’ilium. En face, un grand bassin de la paroi osseuse n'a pas.
Petit bassin (bassin mineur) à l'arrière est limitée par la surface pelvienne du sacrum et la surface ventrale du coccyx. Sur le côté des parois du bassin se trouvent la surface interne des os du bassin (au-dessous de la limite), les ligaments sacro-épineux et sacro-tubéreux. La paroi antérieure du bassin est constituée des branches supérieure et inférieure des os pubiens, appelée symphyse pubienne.
Le petit bassin a une entrée et une sortie. L'ouverture supérieure (trou) du bassin (apertura pelvis superior) est limité par la ligne de démarcation. Sortie du bassin - ouverture pelvienne inférieure (apertura pelvis inferior) à l'arrière est limité par le coccyx, latéralement par les ligaments sacro-tubéreux, les branches des os ischiatiques, les tubercules ischiques, les branches inférieures des os pubiens et en avant par la symphyse pubienne. Le trou de verrouillage situé dans les parois latérales du petit bassin est fermé par des fibres membrane obturatrice (membrana obturatoria). S'étendant sur le sillon oblique, les limites de la membrane canal obturateur (Canalis obturatorius). À travers elle, de la cavité pelvienne à la cuisse, les vaisseaux et les nerfs passent. Dans les parois latérales du bassin, il y a également de grandes et petites ouvertures sciatiques. Grand foramen sciatique (foramen ischiadicum majus) se limite à une grosse entaille sciatique et à un ligament sacrospineux. Petit foramen sciatique (foramen ischiadicum minus) est formé par une petite entaille sciatique, des ligaments sacro-tubéreux et sacro-ailés.
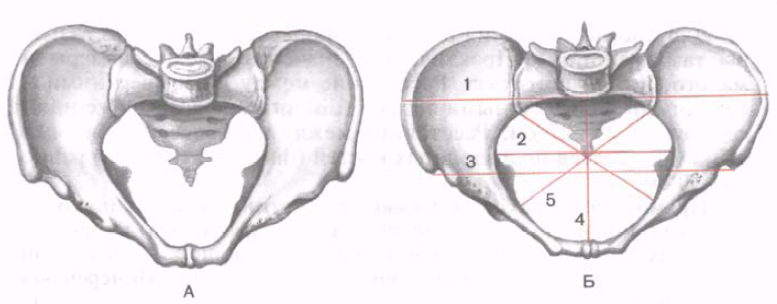
Fig. 111. Le bassin est masculin (A) et féminin (B). Les lignes de taille du bassin et l'entrée du bassin sont indiquées. 1 - distance cristárum (distance entre crêtes iliaques) 2 - diamètre transversal; 3 - distina spinale (distance entre l'épine iliaque antéro-supérieure); 4 - vrai conjugué (gynécologique); 5 - diamètre oblique.
La structure du bassin est associée au sexe de la personne. L'ouverture supérieure du bassin avec une position verticale du corps chez la femme forme un angle de 55-60 ° avec un plan horizontal (Fig. 112). Le bassin chez les femmes est plus bas et plus large, le sacrum est plus large et plus court que chez les hommes. Le cap du sacrum chez les femmes est moins important. Les tubercules sciatiques sont plus déployés sur les côtés, la distance qui les sépare est plus grande que celle des hommes. L'angle de convergence des branches inférieures des os pubiens chez les femmes est de 90 ° (arc pubien), chez les hommes, il est compris entre 70 et 75 ° (angle subclinique).
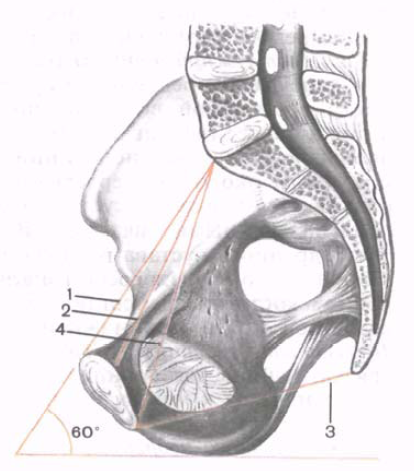
Fig. 112. Les dimensions du bassin féminin. (Couper dans le plan sagittal.) 1 - conjugué anatomique; 2 - vrai conjugué (gynécologique); 3 - taille directe (sortie du bassin); Conjugué 4 - diagonal; 60 ° - l'angle d'inclinaison du bassin.
Pour prédire le processus d'accouchement, il est important de connaître la taille du bassin d'une femme. Les dimensions du petit et du grand bassin ont une importance pratique. La distance entre les deux haut et avant épine iliaque (distance) chez les femmes est de 25-27 cm. La distance entre les points les plus éloignés des ailes os iliaques (distantia cristrum) mesure 28-30 cm.
La taille directe de l’entrée du bassin ( vrai, ou gynécologique, conjugué - conjugata vera, s. gynaecologica) est mesurée entre le cap du sacrum et le point le plus en saillie postérieur de la symphyse pubienne. Cette taille est de 11 cm. Le diamètre transversal (diamètre transvérité) de l'entrée du petit bassin - la distance entre les points les plus éloignés de la ligne de démarcation - est de 13 cm. Diamètre oblique (diamètre en oblique), l’entrée au bassin est de 12 cm et se mesure entre l’articulation sacro-iliaque d’un côté du bassin et l’élévation iliaque-pubienne de l’autre côté.
1. SUJET DE LA LEÇON: PELVIS DU POINT DE VUE OBSTETRIC: TAILLES D'UN GRAND PELVIS, PETIT PELVIS, SON PLAN ET DIMENSIONS. LE FRUIT COMME OBJET DE NAISSANCE: TÊTE DU FRUIT, DES OS DE SKULL, DES COUTURES ET DU PRINTEMPS. DIMENSIONS DE LA TETE DE MESURE. POSITION FŒTALE DANS L’UTÉRUS.
2. Forme d'organisation du processus éducatif: leçon pratique.
3. Valeur du thème (pertinence du problème étudié): La connaissance des formations anatomiques, de la taille du pelvis normal, de la taille moyenne du fœtus est nécessaire pour la poursuite des études en obstétrique.
4. Objectifs d'apprentissage:
4.1. But commun: étude de l'anatomie du bassin et des caractéristiques structurelles du fœtus; terminologie obstétrique.
4.2. Objectif de formation: l'étudiant doit connaître la structure du bassin de la femme et de la tête du fœtus; prenez des mesures du bassin et de la tête du fœtus, et diagnostiquez rapidement les écarts dans la structure et les dimensions du bassin.
4.3. But psychologique et pédagogique: Connaître les caractéristiques anatomiques de la structure du bassin en os permet au médecin de déterminer la tactique de la grossesse et de l'accouchement.
L'étudiant doit savoir:
la structure du bassin osseux;
plans du bassin, leurs limites et tailles, diagonales, anatomiques et vrais conjugués;
axe du fil et angle d'inclinaison du bassin;
muscles et fascia du plancher pelvien;
la structure du crâne d'un fœtus à terme, les sutures, les fontanelles et la taille de la tête, des épaules et de la ceinture pelvienne du fœtus;
termes obstétriques de base (position, position, axe fœtal, présentation, position et type);
signes de grossesse (douteux, probable, fiable), méthodes de diagnostic de la grossesse, tests hormonaux.
L'étudiant doit être capable de:
montrer sur le modèle du bassin féminin les limites des plans du petit bassin, les points d'identification des conjugués anatomiques et vrais;
quatre façons de déterminer avec vera;
montrer les coutures et les fontanelles sur la tête d'un fœtus à terme (poupée);
dimensions de la tête d'un fœtus à terme, signes de grossesse à terme;
sur le fantôme pour donner à la poupée une position, un type, une présentation;
déterminer l'âge gestationnel par diverses méthodes.
5. Lieu de formation pratique: Département de pathologie de la grossesse, salle d'accouchement, salle d'étude, salle d'enseignement.
6. Classes d'équipement:
1. Tableaux
2. Un ensemble de tickets pour contrôler le niveau initial de connaissance des étudiants.
3. Un ensemble de tickets pour contrôler les connaissances finales des étudiants.
4. Simulateur d'obstétrique avec une poupée.
5. Un modèle du bassin osseux.
6. Le modèle "Doll".
7. Tazomer, bande centimétrique.
8. Stéthoscope obstétrique.
8. Sujets abstraits (résumé)
Le bassin osseux, qui constitue une base solide pour le canal de naissance, revêt une grande importance en obstétrique. Le plancher pelvien, qui s'étend, est inclus dans le canal de naissance et contribue à la naissance du fœtus.
Bassin féminin (bassin osseux)
Bassin osseux C'est un contenant durable pour les organes génitaux internes de la femme, le rectum, la vessie et les tissus environnants. Le bassin de la femme constitue le canal de naissance à travers lequel le fœtus se déplace. Le développement et la structure du bassin ont une grande importance en obstétrique.
Le bassin d'une fille nouveau-née diffère nettement du bassin d'une femme adulte, non seulement par sa taille, mais aussi par sa forme. Le sacrum est droit et étroit, situé à la verticale, le cap est presque absent, sa zone est située au-dessus du plan de l'entrée du bassin. L'entrée du bassin est ovale. Les ailes de l'iléon sont froides, le bassin se rétrécit considérablement vers la sortie. À mesure que le corps se développe, le volume et la forme du bassin se modifient. Le développement du bassin, ainsi que de l'ensemble de l'organisme dans son ensemble, est déterminé par les conditions environnementales et les facteurs héréditaires. La formation du bassin dans l'enfance est particulièrement affectée par les effets associés à la position assise, debout et à la marche. Lorsque l'enfant commence à s'asseoir, la pression du corps est transmise au pelvis par la colonne vertébrale. En position debout et en marchant, la pression exercée par les extrémités inférieures rejoint la pression exercée sur le bassin par le haut. Sous l'influence de la pression venant d'en haut, le sacrum se déplace quelque peu dans le bassin. Il y a une augmentation progressive du bassin dans la direction transversale et une diminution relative des dimensions antéropostérieur. De plus, le sacrum sous l’influence de la pression exercée par le haut tourne autour de son axe horizontal, de sorte que la cape descend et commence à dépasser dans l’entrée du bassin. À cet égard, l’entrée du bassin prend progressivement la forme d’un ovale transversal avec un évidement dans la région de la cape. Lorsque le sacrum tourne autour de l'axe horizontal, son sommet devrait avoir reculé, mais il est retenu par la tension des ligaments sacro-épineux et sacro-tubéreux. À la suite de l'interaction de ces forces, une courbure du sacrum (cavité sacrale) est formée, typique du pelvis d'une femme adulte.
Différences entre le bassin féminin et le mâle commencent à être détectés pendant la puberté et se différencient à l'âge adulte:
1. Les os du bassin féminin sont plus minces, plus lisses et moins massifs que ceux du bassin masculin;
2. Le bassin féminin est plus bas, plus large et plus volumineux;
3. le sacrum chez les femmes est plus large et moins concave que dans le bassin masculin;
4. la cape sacrale chez les femmes est moins importante que chez les hommes;
5. La symphyse du bassin féminin est plus courte et plus large;
6. L’entrée de la femme dans le petit bassin est plus étendue, la forme de l’entrée est ovale transversalement, avec un renfoncement dans la région du cap; l'entrée du bassin masculin ressemble à un cœur de carte associé à un rebord plus net de la cape;
7. La cavité pelvienne chez les femmes est plus étendue. En gros, elle se rapproche d'un cylindre courbé antérieurement. la cavité du bassin masculin est plus petite, elle se rétrécit en forme d'entonnoir vers le bas;
8. la sortie du bassin féminin est plus large car la distance entre les tubercules ischiatiques est plus grande, l'angle du pubis est plus large (90-100 0) que chez l'homme (70-75 0); le coccyx est libéré antérieurement moins que dans le pelvis masculin.
Ainsi, le bassin féminin est plus volumineux et plus large, mais moins profond que le bassin masculin. Ces caractéristiques sont pertinentes pour le processus de naissance.
Le processus de développement du bassin peut être perturbé dans des conditions défavorables de développement intra-utérin associées à des maladies, à la malnutrition et à d'autres troubles du corps de la mère. L’épuisement des maladies, les conditions de vie défavorables dans l’enfance et la puberté peuvent retarder le développement du pelvis. Dans de tels cas, les caractéristiques caractéristiques du bassin des enfants et de la jeunesse peuvent persister jusqu'à la puberté de la femme.
Os du bassin
Le bassin se compose de quatre os: deux pelviens (ou sans nom), le sacrum et le coccyx.
Os pelvien (sans nom) (os coxae, os innominatum) jusqu’à 16-18 ans se compose de trois os reliés par un cartilage: iliaque, pubien et sciatique. Après l'ossification du cartilage, ces os fusionnent pour former un os anonyme.
Ilium(os ilium) se compose de deux parties: le corps et les ailes. Le corps est une partie courte et épaissie de l'iléon, il participe à la formation du cotyle. L'aile ilium est une plaque assez large avec une surface interne concave et externe convexe. Le bord supérieur libre le plus épaissi des formes de l'aile crête iliaque(crista iliaca). En face, la crête commence par une saillie ( colonne vertébrale antérieure supérieure - spina iliaca antérieur supérieur), la deuxième saillie est située plus bas (épine inférieure antérieure - spina iliaca antérieur inférieur). Sous l'axe antéropostérieur, à la jonction avec l'os pubien, il y a une troisième élévation - tubercule pubien iléal (tuberculum iliopubicum). Entre l'épine iliaque antéropostérieure et antéropostérieure, il y a une petite entaille iliaque. Entre l'épine antéro-postérieure et un tubercule pubien il y a une grande entaille iliaque. La crête iliaque à l'arrière se termine épine iliaque postérieure (spina iliaca postérieur supérieur), en dessous de laquelle se trouve une seconde saillie - l’épine iliaque inférieure postérieure (spina iliasa postérieur inférieur). Sous l'aube inférieure postérieure se trouve une grande entaille sciatique (incisura ischiadica major). Sur la surface interne de l’ilium, dans la zone de transition de l’aile dans le corps, se trouve une saillie en forme de crête, qui forme un arc frontièreou sans nom ligne (linea terminalis, s innominata). Cette ligne va du sacrum à travers tout le ilium, en avant passe au bord supérieur du pubis.
Ischium(os ischii) a un corps impliqué dans la formation du cotyle et deux branches: la supérieure et la inférieure. La branche supérieure part du corps et se termine tubercule ischiatique (tuber ischiadicum). Sur la face arrière de la branche inférieure, il y a un rebord - épine sciatique (spina ischiadica). La branche inférieure va en avant et vers le haut et se connecte à la branche inférieure de l'os pubien.
Os du pubis, ou pubien (os pubis), forme la paroi antérieure du pelvis. L'os pubien se compose d'un corps et de deux branches: la partie supérieure (horizontale) et la partie inférieure (descendante). Le corps court de l'os pubien fait partie de l'acétabulum, la branche inférieure est reliée à la branche correspondante de l'ischion. Sur le bord supérieur de la branche osseuse supérieure (horizontale), il y a une arête tranchante qui se termine par un tubercule pubien (tuberculm pubicum). Les branches supérieure et inférieure des deux os pubiens situés en avant sont reliées par une articulation pubienne sédentaire (connexion) - symphyse(symphisis). Les deux os pubiens sont reliés en symphyse par un cartilage intermédiaire dans lequel se trouve souvent une petite cavité en forme de fente remplie de liquide; pendant la grossesse, cet écart augmente. Les branches inférieures des os pubiens forment un angle sous la symphyse, ce qui s'appelle l'arc pubien. Les branches reliant les os pubien et sciatique limitent le foramen obturateur (foramen obturatorium), assez étendu.
Sacrum (os sacrum) se compose de cinq vertèbres soudées. La taille de la vertèbre sacrée diminuant vers le bas, le sacrum a donc la forme d'un cône tronqué. Une large partie - la base du sacrum - est tournée vers le haut, une partie étroite - le sommet du sacrum - est tournée vers le bas. La face postérieure du sacrum est convexe, la partie antérieure est concave, elle forme la cavité sacrale. Sur la face antérieure du sacrum (dans la cavité), quatre lignes rugueuses transversales sont visibles, correspondant aux articulations cartilagineuses ossifiées de la vertèbre sacrée. La base du sacrum (surface de la vertèbre sacrée) est articulée avec la vertèbre lombaire en V; au centre de la surface antérieure de la base du sacrum, une saillie est formée - cape sacrale (promontorium). Entre l'apophyse épineuse de la vertèbre lombaire en V et le début de la crête sacrée moyenne, il est possible de sonder la cavité ( fosse supra-sacrale), qui est utilisé lors de la mesure du bassin.
Coccyx (os coccygis) se compose de 4-5 vertèbres soudées, est un petit os, se rétrécissant vers le bas.
Les os du bassin sont reliés par la symphyse, les articulations sacro-iliaques et sacro-coccygiennes. Dans les articulations du bassin se trouvent des couches cartilagineuses. Les articulations du bassin sont renforcées par des ligaments forts. Symphyse est un joint sédentaire, demi-joint.
Il existe deux parties du bassin: la partie supérieure - le grand bassin - et la partie inférieure - le petit bassin. Les limites entre le grand et le petit bassin sont les suivantes: devant - le bord supérieur de la symphyse et les os du pubis, sur les côtés - lignes sans nom, derrière - la cape sacrée. Le plan situé entre le grand et le petit bassin est le plan d'entrée dans le petit bassin, ce plan est d'une grande importance en obstétrique.
GRAND PEL
Le grand bassin est beaucoup plus large que le petit, il est limité sur les côtés par les ailes de l'iléon, à l'arrière par les dernières vertèbres lombaires, à l'avant par la paroi abdominale inférieure. Le volume du bassin peut varier en fonction de la contraction ou du relâchement des muscles abdominaux. Le grand bassin est disponible pour la recherche, ses dimensions sont déterminées avec assez de précision. La taille du bassin est jugée sur la taille du bassin, ce qui n'est pas directement mesurable. Déterminer la taille du petit bassin est important, puisqu'un fœtus passe dans le canal osseux intraitable du petit bassin.
On mesure généralement quatre tailles du bassin: trois transversales et une droite.
1. Distantia spinarum (24-26 cm)
2. Distantia cristarum (27-29 cm)
3. Distantia trochanterica (30-31 cm)
4. Conjugata externe (20-21 cm)
Par la taille du conjugué externe, on peut juger de la taille du vrai conjugué: on soustrait 9 cm de la longueur externe, puis on examine et mesure le losange sacré (Michaelis rhombus).
Petit bassin
Le dimensionnement du bassin est important car par le canal osseux intraitable du bassin passe la naissance du fœtus. Petit bassin a: entrée, cavité et sortie. Dans la cavité pelvienne, il y a des parties larges et étroites.
Les plans et les dimensions du bassin. Le bassin est la partie osseuse du canal de naissance. La paroi postérieure du bassin comprend le sacrum et le coccyx, les latéraux sont formés par les os ischiatiques, la partie antérieure est constituée des os pubiens et de la symphyse. La paroi arrière du bassin est 3 fois plus longue que celle de l'avant. La partie supérieure du petit bassin est un anneau osseux insoluble continu. Dans la partie inférieure de la paroi pelvienne n'est pas continu; ils ont des trous de verrouillage et des entailles sciatiques, délimités par deux paires de ligaments (sacré-épineux et sacré-tubéreux).
Dans le petit bassin, il y a les départements suivants: entrée, cavité et sortie. Dans la cavité pelvienne, on distingue une partie large et étroite. Conformément à cela, quatre plans du petit bassin sont considérés: I - le plan de l'entrée du bassin, II - le plan de la partie large de la cavité pelvienne, III - le plan de la partie étroite de la cavité pelvienne, IV - le plan du bassin.
I. Le plan d'entrée dans le bassin a les limites suivantes: devant - le bord supérieur de la symphyse et le bord interne supérieur des os pubiens, sur les côtés - des lignes sans nom, derrière - la cape sacrée. Le plan d'entrée a la forme d'un rein ou d'un ovale transversal avec un évidement correspondant au promontoire sacré. À l'entrée du bassin, il existe trois tailles: droite, transversale et deux obliques.
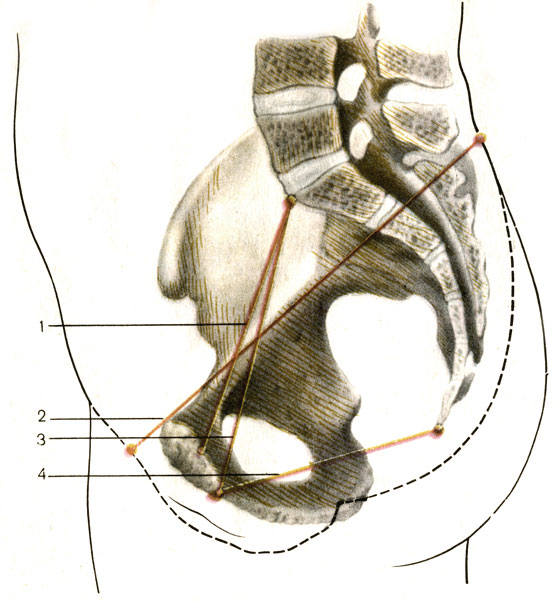
Taille directe - la distance entre la cape sacrée et le point le plus important de la surface interne de l'articulation pubienne. Cette taille s'appelle l'obstétrique ou le vrai conjugué (conjugata vera). Il existe également un conjugué anatomique - la distance entre la cape et le milieu du bord interne supérieur de la symphyse; le conjugué anatomique est légèrement plus grand (0,3 à 0,5 cm) que le conjugué obstétrique. L'obstétrique ou vrai conjugué est de 11 cm.
Croix taille- la distance entre les points les plus éloignés des lignes sans nom. Cette taille est de 13-13,5 cm.
Tailles obliquesdeux: droite et gauche, qui mesurent 12-12,5 cm. La taille oblique droite est la distance entre l'articulation sacro-iliaque droite et le tubercule iliaque-pubien gauche, la taille oblique gauche va de l'articulation sacro-iliaque gauche jusqu'au tubercule iliaque-pubien droit. Afin de naviguer plus facilement dans la direction des dimensions obliques du bassin de la femme en travail, M.S. Malinovsky et M.G. Kushnir propose le truc suivant. Les mains des deux mains sont pliées à angle droit, les paumes des mains tournées vers le haut; l'extrémité des doigts près de la sortie du bassin d'une femme couchée. Le plan de la main gauche coïncidera avec la taille oblique gauche du pelvis, le plan de droite avec le droit.
II. Le plan de la partie large de la cavité pelvienne a les limites suivantes: devant - le milieu de la face interne de la symphyse, sur les côtés - le milieu du cotyle, derrière - la jonction des II et III vertèbres sacrées. Dans une large partie de la cavité pelvienne, on distingue deux tailles: droite et transversale.
Taille directe - de la connexion des II et III vertèbres sacrées au milieu de la surface interne de la symphyse; égal à 12,5 cm.
Croix taille - entre les sommets des acétabulums; égal à 12,5 cm.
Il n'y a pas de tailles obliques dans la partie large de la cavité pelvienne car à ce stade, le bassin ne forme pas d'anneau osseux continu. Les dimensions obliques dans la partie large du bassin sont autorisées sous conditions (longueur 13 cm).
III. Le plan de la partie étroite de la cavité pelvienneil est limité à l'avant par le bord inférieur de la symphyse, sur les côtés par les restes des os ischiatiques, à l'arrière par l'articulation sacro-coccygienne. Il existe deux tailles: droite et transversale.
Taille directe va de l'articulation sacro-coccygienne au bord inférieur de la symphyse (sommet de l'arc pubien); C'est 11-11,5 cm.
Croix taille relie la colonne vertébrale des os sciatiques; égal à 10,5 cm.
IV Avion de sortie pelvienne a les limites suivantes: devant - bord inférieur de la symphyse, sur les côtés - tubercules sciatiques, derrière - la pointe du coccyx. Le plan de sortie du bassin est constitué de deux plans triangulaires dont la base commune est la ligne reliant les tubercules ischiatiques. Deux tailles se distinguent dans la sortie pelvienne: droite et transversale.
Taille de sortie pelvienne directe va du sommet du coccyx au bord inférieur de la symphyse; 9,5 cm Lorsque le fœtus passe dans le petit bassin, le coccyx se déplace de 1,5 à 2 cm et la taille directe augmente à 11,5 cm.
Taille transversale du bassin relie les surfaces internes des tubercules ischiatiques; égal à 11 cm. Ainsi, à l'entrée du petit bassin, la plus grande taille est la transversale. Dans la partie large de la cavité, les dimensions directes et transversales sont égales; la plus grande taille sera la taille oblique acceptée sous condition. Dans la partie étroite de la cavité et à la sortie du bassin, les dimensions directes sont plus grandes que celles transversales.
Axe câblé (ligne) du bassin.Tous les plans (classiques) du pelvis situés à l'avant bordent l'un ou l'autre point de la symphyse et à l'arrière - avec différents points du sacrum ou du coccyx. La symphyse étant beaucoup plus courte que le sacrum avec le coccyx, les plans du pelvis convergent dans la direction antérieure et divergent en éventail vers l’arrière. Si nous connectons le milieu des dimensions directes de tous les plans du bassin, nous n’obtenons pas une ligne droite, mais une ligne concave antérieure (à la symphyse). Cette ligne conditionnelle reliant les centres de toutes les tailles directes du pelvis est appelée axe conducteur du pelvis. L'axe conducteur du bassin est initialement droit, il se plie dans la cavité pelvienne, respectivement, dans la concavité de la surface interne du sacrum. Dans la direction de l'axe du bassin, le fœtus passe par le canal de naissance.
L'angle d'inclinaison du bassin (l'intersection du plan de son entrée avec le plan de l'horizon) quand une femme est debout peut être différent selon le physique et varie de 45 à 55 0. Il peut être réduit si la femme allongée sur le dos est forcée de tirer ses hanches vers son ventre, ce qui conduit à relever la poitrine. Il peut être augmenté en plaçant un oreiller rigide en forme de rouleau sous le bas du dos, ce qui entraînera une déviation de la poitrine vers le bas. Une diminution de l'angle d'inclinaison du bassin est également obtenue en donnant à la femme une position semi-assise, accroupie.
Plancher pelvien
La sortie pelvienne est fermée d'en bas par une puissante couche musculo-fasciale, appelée plancher pelvien. La partie du plancher pelvien située entre la commissure postérieure des lèvres et de l'anus s'appelle la fourche obstétricale ou antérieure (la fourche postérieure est la partie du plancher pelvien située entre l'anus et le coccyx).
Le plancher pelvien est constitué de trois couches de muscle revêtu d'un fascia:
I. La couche inférieure (externe) se compose de muscles convergeant dans le centre du tendon du périnée; la forme de la disposition de ces muscles ressemble à un huit suspendu aux os du bassin.
1. Oignon-muscle caverneux (m.bulbo-cavernosus) saisit l’entrée du vagin, se fixe au centre du tendon et au clitoris; en se contractant, ce muscle comprime l'ouverture vaginale.
2. muscle sciatique-caverneux (m.ischio-cavernose) part de la branche inférieure de l'os sciatique et s'attache au clitoris.
3. Le muscle transverse superficiel du périnée (m.transversus perinei superficialis) part du centre du tendon, va à droite et à gauche, se fixe aux tubercules ischiatiques.
4. La pulpe externe de l'anus (m.sphincter ani externus) est le muscle entourant la fin du rectum. Les faisceaux musculaires profonds de la pulpe externe de l'anus commencent aux extrémités du coccyx, s'enroulent autour de l'anus et se terminent au centre du tendon du périnée.
II. La couche moyenne des muscles pelviens - Le diaphragme urogénital (diaphragma urogenitale) occupe la moitié antérieure de la sortie pelvienne. Le diaphragme urogénital est une plaque musculo-fasciale triangulaire située sous la symphyse dans l'arc pubien. À travers cette plaque passent l'urètre et le vagin. Dans le diaphragme urogénital antérieur, des faisceaux musculaires entourent l'urètre et forment son sphincter externe. dans la partie postérieure, des faisceaux musculaires vont dans le sens transversal aux tubercules ischiatiques. Cette partie du diaphragme urogénital est appelée le muscle transverse profond du périnée. (m.transversus perinei profundus).
Iii. Supérieur (interne)la couche musculaire périnéale s'appelle le diaphragme pelvien (diaphragma pelvis). Le diaphragme pelvien consiste en une paire de muscles soulevant l'anus (soulèvement de l'anus). Les deux muscles larges, élevant l'anus, forment un dôme dont le sommet est tourné vers le bas et est attaché à la partie inférieure du rectum (légèrement au-dessus de l'anus). La large base du dôme est tournée vers le haut et est fixée à la surface interne des parois du bassin. Dans la partie antérieure du diaphragme pelvien, entre les faisceaux de muscles qui soulèvent l'anus, se trouve une fente longitudinale à travers laquelle l'urètre et le vagin (hiatus genitalis) sortent du pelvis. Les muscles qui soulèvent l'anus sont constitués de faisceaux musculaires individuels, partant des différentes sections des parois du bassin; Cette couche de muscle pelvien est la plus puissante. Tous les muscles du plancher pelvien sont couverts de fascia.
Pendant le travail, le périnée est souvent blessé et la couche interne du plancher pelvien est endommagée.
Les muscles et les fascias du plancher pelvien remplissent les fonctions importantes suivantes:
1. Le plancher pelvien est un support pour les organes génitaux internes, aide à maintenir leur position normale. Les muscles qui soulèvent l'anus sont particulièrement importants. La réduction de ces muscles entraîne la fermeture de la fente génitale, le rétrécissement de la lumière du rectum et du vagin. Les lésions des muscles du plancher pelvien entraînent un prolapsus et un prolapsus des organes génitaux.
2. Le plancher pelvien est un support non seulement pour les organes génitaux, mais aussi pour les viscères. Les muscles du plancher pelvien participent à la régulation de la pression intra-abdominale, à la barrière pectorale et aux muscles de la paroi abdominale.
3. Pendant le travail, au cours de l’expulsion du fœtus, les trois couches des muscles du plancher pelvien s’étirent et forment un large tube prolongeant le canal générique osseux. Après la naissance du fœtus, les muscles du plancher pelvien se contractent à nouveau et prennent la même position.
Les os du bassin, le sacrum, le coccyx et leurs ligaments forment un bassin (bassin). Sa partie supérieure est un large bassin (pelvis major) large, fait partie de la cavité abdominale, est limitée latéralement par les ailes des os iliaques, à l'arrière se trouve la vertèbre lombaire en V et le ligament lombo-iliaque, la paroi antérieure est formée par des muscles (Fig. 37). Le bas du bassin pénètre dans le bassin (bassin mineur). Le plan qui les sépare, appelé ouverture supérieure du bassin, est délimité par la saillie du sacrum, la ligne arquée de l'Ilium, la crête de l'os pubien et le bord supérieur de la symphyse pubienne. Les parois du bassin sont: devant - la symphyse, derrière - le sacrum et le coccyx, des côtés - les os du bassin et leurs ligaments. L'ouverture inférieure du bassin, ou sa sortie, est limitée par le coccyx, le ligament sacro-papillaire, la protubérance sciatique, les branches des os sciatiques et pubiens et le bord inférieur de la symphyse.
Comme les autres cavités osseuses, le bassin protège ceux qui s'y trouvent. organes internes (le rectum, la vessie, chez les femmes - les ovaires, les trompes de Fallope, l’utérus, le vagin et les hommes - la prostate et les vésicules séminales). La valeur mécanique de l'anneau osseux pelvien est excellente. La sévérité de la tête et du tronc à travers le sacrum et les os du bassin est transmise aux membres inférieurs. Dans ce cas, le sacrum et les os du bassin jouent le rôle d’une arche forte. En outre, le bassin osseux est directement lié à l’une des fonctions les plus importantes du corps: l’accouchement. Par conséquent, il existe des différences significatives dans la structure du bassin des hommes et des femmes.
Différences entre les sexes dans la structure du bassin (Fig. 38; voir Fig. 37). Le bassin féminin est plus bas et plus large, tandis que le mâle est plus haut et plus étroit. Les ailes des os iliaques chez les femmes sont tournées vers les côtés et chez les hommes, elles sont plus verticales. Chez l'homme, la cavité pelvienne se rétrécit. Au niveau de l'ouverture supérieure, le cap du sacrum fait saillie brusquement, la cavité pelvienne se rétrécit par des épines sciatiques et des monticules rapprochés, la symphyse est étroite et haute, la sortie du petit bassin est également limitée par un coccyx proéminent. En général, la cavité pelvienne chez les hommes semble pincée sur les côtés. Au contraire, dans le bassin féminin, l’entrée du petit bassin a l’apparence d’un ovale transversal lisse, la calotte du sacrum ne fait pas saillie, les tubercules sciatiques sont plus éloignés, la symphyse est basse, large, le sacrum est plat, le caudal dépasse doucement dans la lumière de la sortie du petit bassin. En général, le bassin a l'aspect d'un cylindre large. Les branches inférieures des os pubiens chez les femmes forment un large arc, et chez les hommes - un angle aigu. Pendant la grossesse, le cartilage fibreux du disque interminubulaire est desserré, le cartilage lui-même et la cavité dans celle-ci augmentent, la symphyse s'élargit, ce qui augmente encore la cavité interne du pelvis. De nombreux points osseux du bassin peuvent être sondés sur une personne vivante (crêtes des os iliaques, épines iliaques antérieures supérieures, symphyse, tubercules sciatiques, etc.). Cela permet d’obtenir les dimensions du grand et du petit bassin importantes pour la pratique obstétrique. Ils sont déterminés par un compas obstétrique spécial tazomer.
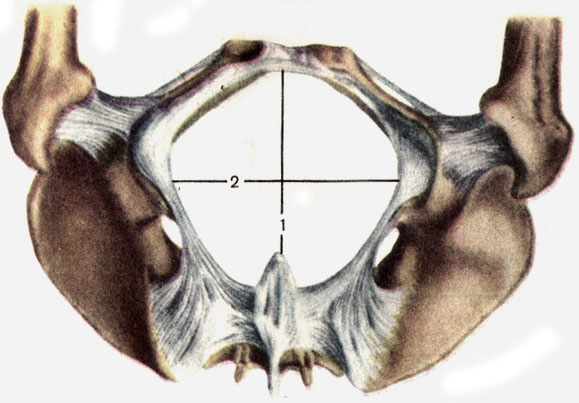
La taille du grand bassin d'une femme (Fig. 39). La distance entre les épineux (distant de l'épinette) est de 25 à 27 cm, les jambes du compas étant placées sur les épines antérieures supérieures des os iliaques.
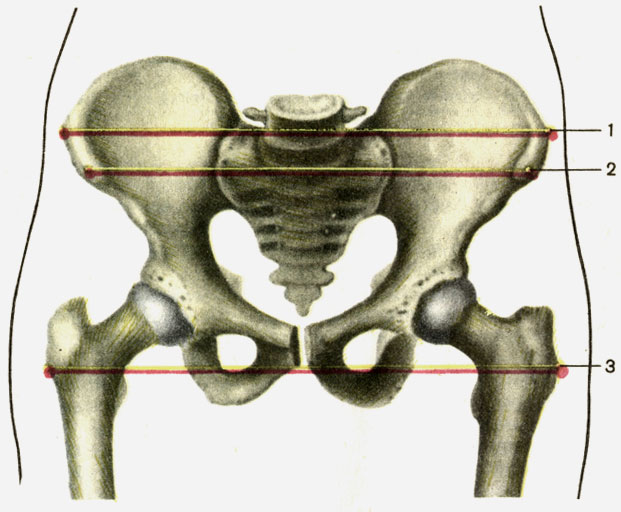
La distance entre les crêtes (distant de Cristal) est de 28 à 29 cm, les jambes du compas se trouvant aux points les plus éloignés des crêtes iliaques.
La distance entre les hélices (distant et trochantérienne) est comprise entre 30 et 32 cm, c'est-à-dire la distance entre les grandes broches du fémur.
La taille du bassin d'une femme (Fig. 40). Les dimensions antéropostérieures dans la région pelvienne d'une femme sont appelées tailles directes ou conjuguées.
La taille du conjugué externe, ou ligne droite externe, est de 21 cm Pour le déterminer, une jambe du compas est placée sur la peau, dans la partie supérieure de la symphyse pubienne, et l’autre sur la peau dans la fosse située entre la dernière vertèbre lombaire et la sacrée.
Un conjugué vrai ou obstétrique très important (conjugata vera). Elle caractérise la plus petite taille directe de l'entrée du bassin: entre le cap du sacrum et le point postérieur le plus important de la symphyse pubienne. En moyenne, le véritable conjugué se situe entre 10,5 et 11,0 cm et peut être déterminé de deux manières. La première méthode consiste à soustraire 10 cm de la taille de la taille extérieure droite (21 cm). La seconde méthode comprend un examen vaginal. Dans ce cas, déterminez la distance entre le cap du sacrum et le bord inférieur de la symphyse pubienne. De la figure résultante (12,5 - 13,0 cm) soustrayez 2 cm.
La taille directe de la sortie du bassin est en moyenne de 10 cm.
Pour le déterminer, une jambe du compas est placée sur la peau, dans la zone du coccyx, et l’autre, sur le bord inférieur de la symphyse. De la figure résultante (12 cm) soustrayez 2 cm.
La dimension transversale de l’entrée est de 13,5 à 15,0 cm et se trouve de manière indirecte: divisez la distance de la crête en deux.
La dimension transversale de la sortie du bassin est de 11 cm (voir Fig. 38). Les pattes de la boussole reposent sur les bords intérieurs des tubercules ischiatiques. Au chiffre obtenu (9–10 cm), ajoutez 1,0–1,5 cm (correction pour l’épaisseur des tissus mous).
Bassin en général subdivisé en grand et petit le long de la limite à travers la cape sacrée (formée par la partie antérieure de la base du sacrum et le corps Y de la vertèbre lombaire), par les lignes arquées des os iliaques, les crêtes des os pubiens et le bord supérieur de la symphyse pubienne - la totalité de la bordure est appelée la limite. La cavité pelvienne est occupée par les organes et les muscles internes. Du bas, elle se limite aux diaphragmes pelvien et urogénital. En dehors des muscles pelviens de la zone inférieure.
Dans petit bassin distinguer: ouverture supérieure (entrée), une cavité avec des parties larges et étroites, ouverture inférieure (sortie). L'ouverture supérieure coïncide avec la ligne de démarcation, la plus basse passant par le sommet du coccyx, le long des côtés par les ligaments sacro-iliaque, les tubercules sciatiques, les branches sciatiques et en avant le long de la symphyse pubienne inférieure. Sur la paroi antérieure du bassin se trouvent des trous de verrouillage avec les mêmes canaux, sur les parois latérales - de grandes et petites ouvertures sciatiques, délimitées par les mêmes découpes osseuses et par les ligaments sacré et tubéreux, sacro-épineux.
Les différences d'âge dans la structure du bassin sont déterminées par les modifications de l'angle d'inclinaison et du degré de courbure du sacrum et du coccyx. Les fluctuations individuelles de l'angle d'inclinaison du bassin (chez les hommes - entre 50 et 55 ° C, chez les femmes - entre 55 et 60 ° C) varient non seulement en fonction du sexe, mais également de la position du corps. Dans une position sportive ou militaire, l'angle d'inclinaison augmente autant que possible, tandis qu'en position assise, il diminue autant que possible. En termes d'ossification des os de l'anneau pelvien, il existe également des fluctuations d'âge importantes.
Différences de genremanifeste comme suit:
· Bassin féminin, et en particulier sa cavité large et basse, de forme cylindrique; mâle - étroit et grand avec une cavité conique;
· La cape chez la femme dépasse faiblement dans la cavité, formant l'entrée sous la forme d'un ovale; le cap chez les hommes ressort fortement, formant l'entrée sous la forme d'un cœur de carte;
· Le sacrum féminin est large et court, avec une surface pelvienne légèrement concave et presque plate; mâle - étroit et long, fortement courbé sur la surface pelvienne;
· L'angle de base chez les femmes est supérieur à 90 degrés, chez les hommes entre 70 et 75 ° C;
· Chez les femmes, les ailes des os iliaques sont plus étendues et les hommes plus debout;
· Les dimensions linéaires du bassin féminin prédominent sur celles des hommes.
Dans le grand bassin chez la femme, il existe trois dimensions transversale et une longitudinale:
· Taille inter-épinette, distance directe de 23-25 cm entre les épines antéro-supérieures des os iliaques;
· Taille inter-crête, distance directe de 26-28 cm entre les points les plus éloignés de la crête iliaque;
· Taille intermédiaire, distance directe de 30 à 33 cm entre les points les plus éloignés des grosses brochettes;
· Dimension longitudinale, distance directe de 18-21 cm entre l'apophyse épineuse Y de la vertèbre lombaire et le bord supérieur de la symphyse pubienne.
Toutes les tailles du grand bassin sont mesurées avec une boussole chez une femme vivante, comme indiqué formation osseuse facile à sentir. Par la taille du grand bassin et sa forme, on peut indirectement juger de la forme du petit bassin.
Dans le pelvis, il existe des dimensions transversales, obliques et longitudinales (diamètres) qui, dans chaque partie du pelvis (ouvertures supérieure et inférieure, cavité), sont également mesurées entre certains repères osseux. Par exemple, le diamètre transversal de l'entrée correspond à la distance de 12-13 cm entre les points les plus éloignés de la ligne arquée des os iliaques; diamètre oblique - une distance de 12 cm entre l'articulation sacro-iliaque d'un côté et l'éminence iliaque-pubienne du côté opposé; taille droite de 11 cm, comme la distance entre le cap et le point postérieur le plus important de la symphyse pubienne. La taille de sortie directe de 9 cm est la distance entre la pointe du coccyx et le bord inférieur de la symphyse pubienne; taille de sortie transversale de 11 cm - la distance entre les monticules sciatiques. Si vous connectez les points médians de toutes les dimensions droites, vous obtenez un axe en fil du bassin - une courbe plate, avec une concavité faisant face à la symphyse. C'est le sens de la naissance de l'enfant.
L'articulation de la hanche est formée par l'acétabulum de l'os pelvien et de la tête fémorale. Pour augmenter la surface articulaire le long du bord de l'acétabulum, il existe une lèvre acétabulaire fibreuse-cartilagineuse avec un faisceau transversal de l'acétabulum. La capsule articulaire, constituée des membranes fibreuses et synoviales, est fixée sur le bord du cotyle et sur le fémur le long du cou: devant - le long de la ligne intertrochanter, derrière - à l'intérieur de la crête intertrointera. La capsule renforce les ligaments puissants: la zone circulaire, les ligaments ilio-fémoraux, pubiens et sciatique-fémoraux. À l'intérieur de l'articulation se trouve un groupe de tête fémorale qui, lors de sa formation, maintient la tête dans la cavité.
L'articulation de la hanche se réfère à la sphérique, triaxiale, apparaissant comme un type de ces articulations - l'articulation en forme de coupe. Autour de l’axe frontal, la flexion est réalisée avec le genou plié à 118-121 °, avec le plié - seulement 84-87 ° en raison de la tension muscles du dos les cuisses La flexion exerce les muscles: muscle pso-lombaire, fémoral droit, couture, peigne, attache de tension du fascia large. Ils sont alimentés par les artères suivantes: iléo-lombaire, fessier supérieur, obturateur, organes génitaux externes, profonds et latéraux. os iliaque, genou descendant, branches musculaires des artères fémorales et profondes. L'innervation est réalisée par les branches du plexus lombaire, obturateur, nerf fémoral et fessier supérieur.
Genou
En éducation articulation du genou trois os sont impliqués: le fémur avec les surfaces articulaires condyle, la rotule avec la surface articulaire postérieure, le tibial avec les surfaces articulaires supérieures des condyles médial et latéral. Par conséquent, l'articulation est complexe et condylienne avec une correspondance insuffisante des surfaces articulées, qui est complétée par des ménisques fibreux-cartilagineux: interne et externe. De ce joint devient complexe.
Ménisque médial - étroit, semilunaire (sous la forme de la lettre " Avec"); ménisque latéral - large, ovale (sous la forme de la lettre " Oh"). À l'avant, les deux ménisques sont reliés par le ligament transversal du genou et se développent à l'intérieur jusqu'à l'élévation inter-musculaire du tibia. Une capsule mince et lâche se développe avec les bords extérieurs du ménisque. Sa membrane synoviale forme de grands ptérygoïdes et de nombreux petits plis remplis de tissu adipeux, ce qui augmente la congruence des surfaces articulaires. Des plis ptérygoïdiens appariés se trouvent sur les côtés et en bas de la rotule. Le pli rotulien - non apparié est situé sous la rotule, entre celle-ci et le champ antérieur entre les moules.
La synoviale dans l’articulation forme des poches (sinus, torsions), de taille et de nombre variables. Les poches synoviales se trouvent sur les sites de fixation des tendons musculaires: suprapatellyarnaya (le plus étendu), profondes sous-spellaires, poche poplitée (derrière le tendon du muscle du même nom), poche à tendon du muscle de tailleur, poche préparatoire sous-cutanée. Certains sacs, en liaison avec la cavité articulaire, augmentent son volume.
La capsule articulaire est renforcée par les ligaments interne et externe. Les ligaments internes comprennent le croisé: le antérieur et le postérieur, qui remplissent la fosse inter-musculaire du fémur et le champ inter-musculaire du tibia. Les ligaments externes extra-articulaires comprennent les suivants: collatéral latéral large et péronéal, couché sur les côtés, poplité oblique et poplité arqué postérieur, ligament patellaire (patellaire) et ligament de soutien médial et latéral de la rotule à l'avant.
L'articulation du genou est un condylien typique, complexe et complexe, avec les mouvements suivants:
· Autour de l'axe frontal: flexion et extension avec une portée de 140-150 °; flexion du ligament croisé et du tendon du quadriceps; les condyles fémoraux glissent ainsi sur les ménisques;
· Autour de l'axe longitudinal (vertical), le volume de rotation active est en moyenne de 15 o, du passif - 30-35 o; la rotation vers l'intérieur est limitée par les ligaments croisés, et vers l'extérieur par les ligaments collatéraux.
Connexions des os de la jambe.
Tibia
L'épiphyse distale a:
Fibula a:
Les tibias ont des liens:
· joint tuberculeuxformé par les surfaces articulaires plates de la tête fibulaire et l'épiphyse supérieure (partie latérale) du tibia; la capsule articulaire est tendue et renforcée par les ligaments antérieur et postérieur de la tête du péroné; amplitude de mouvement limitée; parfois, l'articulation en fibrille peut communiquer avec la cavité de l'articulation du genou;
· tuberculose syndesmose - connexion continue de fibres fibreuses courtes et épaisses entre l'incision fibulaire sur l'épiphyse distale du tibia et la surface articulaire de la cheville latérale, renforcée par les ligaments tibio-fibulaires antérieur et postérieur;
· membrane intercostale de la jambe - membrane fibreuse tendue entre les bords interosseux des os supérieur et fibulaire dans la région de leur diaphyse; il a des trous en haut et en bas pour le passage des vaisseaux et des nerfs.
Dans les articulations des tibias, les mouvements sont presque absents, ce qui est dû à fonction de support membre inférieur et la formation d'une articulation de cheville mobile.
· tibia
· fibule
· l'os du bélier
Tibia sur l'épiphyse proximale a:
· Condyle médial et latéral avec surfaces articulaires;
· Élévation inter-musculaire avec les tubercules médial et latéral:, champ avant et arrière;
· Surface articulaire fibulaire sur le côté latéral en dessous du condyle.
Sur la diaphyse du tibia se trouvent:
· Marge antérieure (aiguë) - se transforme vers le haut en tubérosité, la marge latérale faisant face au péroné et au bord médial;
· Surfaces: médiale, latérale et arrière avec une ligne de muscle soléaire.
L'épiphyse distale a:
· Fibule coupant le long du bord latéral;
· Cheville médiane avec gorge à la cheville derrière;
· Surfaces articulaires: cheville et inférieure.
Les noyaux d'ossification dans le tibia apparaissent dans l'épiphyse proximale à la fin de la période fœtale, dans la partie distale - à la 2e année de vie, dans la diaphyse - au début de la période fœtale. L'ossification finale se produit à l'âge de 19-24 ans, la cheville - à l'âge de 16-19 ans.
Fibula a:
· Sur l'épiphyse proximale de la tête, du cou, de la tête - la surface supérieure et articulaire;
· Diaphyse: marges antérieure, postérieure et interosseuse; surfaces latérale, postérieure et médiale;
· Sur l'épiphyse distale: cheville latérale avec surface articulaire et fosse (postérieure).
Les noyaux secondaires d'ossification apparaissent dans l'épiphyse distale au cours de la 2e année de la vie, dans la partie proximale - dans les 3-5 ans, l'ossification finale - entre 20 et 24 ans.
Joint de cheville.
Dans la formation de l'articulation sont impliqués:
· Os tibial de ses surfaces articulaires de la cheville inférieure et médiale;
Fibule de la surface articulaire de la cheville latérale;
· L'os du talus des surfaces articulaires supérieure et de la cheville (médiale et latérale) situées sur le bloc;
· Les fourches de la cheville recouvrent le bloc, formant ainsi un joint de bloc typique - difficile en raison de l'articulation des trois os.
La capsule articulaire est attachée postérieurement le long du bord des surfaces articulaires des os constituant l’articulation, à 0,5–1 cm en avant de celle-ci.
La capsule est épaisse et durable de chaque côté; devant et derrière, fine, lâche, pliée; ligaments latéraux renforcés:
· médial (deltoïde) - épaisse, forte, éventail allant de la cheville médiale aux os de la branche, du naviculaire et du calcanéen; dans le faisceau, on distingue les parties suivantes: tibial-naviculaire, tibial-talon, tibial-bélier antérieur et postérieur;
· latéral dans la composition du talone-fibulaire antérieur, ligaments du talone-fibulaire postérieur, calcaneal-fibulaire.
Les ligaments sont tellement forts, surtout ceux du médial, qu’ils sont capables d’arracher la cheville au maximum de l’étirement.
Les mouvements de la cheville et du talon, du talon et du naviculaire sont effectués:
· flexion (plantaire) et extension (parfois appelée flexion dorsale) autour de l’axe frontal avec une portée de 60 degrés;
· plomb et plomb autour de l'axe sagittal avec une portée de 17 degrés;
· pronation et supination autour d'un axe vertical avec une durée de 22 degrés.
Articulation du pied
Os du pied subdivisé en os du tarse: 7 courts os spongieux et os métatarsien composé de 5 os tubulaires courts; et aussi les phalanges des doigts - trois dans chaque doigt, sauf le premier qui a deux phalanges. Les os du tarse sont répartis en deux rangées: proximale (postérieure) - cheville et talon, distale (antérieure) - scaphoïde, en forme de coin: médiale, intermédiaire, latérale et cuboïde.
Le talus se compose de corps, tête, cou. Sur le dessus du corps se trouve un bloc avec les surfaces articulaires supérieure, médiale et latérale de la cheville. Les surfaces articulaires du talon sont situées sur le corps inférieur: antérieur, moyen et postérieur. Le sillon du talus se situe entre les surfaces moyenne et arrière du talon. Sur la tête se trouve la surface articulaire naviculaire. Le talus a des processus: latéral et postérieur, sur le dernier - tubercules médial et latéral, séparés par un sillon pour le tendon du long fléchisseur du pouce.
Calcaneus Son corps se termine en arrière par un talon. Sur le corps, il existe des surfaces articulaires de bélier: antérieure, moyenne et postérieure. Il y a un sillon entre le milieu et l'arrière. calcanéumqui, avec le sillon du talus, forme le tarse sinus. À l'extrémité distale du corps se trouve une surface articulaire cuboïde. Les processus et autres sillons du calcanéum sont le processus de soutien de l'astragale sur la surface médiale et le sillon du tendon du long muscle péronier sur la surface latérale.
Os scaphoïde à l'extrémité distale, il présente trois surfaces articulaires pour les os sphénoïdaux, une tubérosité le long du bord médial pour la fixation du muscle tibial postérieur.
Os sphénoïde ont une forme triangulaire caractéristique, et sur les côtés avant et arrière - les surfaces articulaires - en avant pour une articulation avec les trois premiers os métatarsiens, dans le dos pour une connexion avec le scaphoïde, sur les côtés pour une articulation entre eux et le cuboïde.
Os cuboïde a également des surfaces articulaires dans le dos pour l'articulation avec le talon, à l'avant avec os métacarpienset sur la surface médiale - pour relier les os du sphénoïde et du scaphoïde latéraux. Sur la surface inférieure se trouvent la tubérosité et le sillon du tendon du long muscle péronier.
Os de métatarse et phalanges de doigts - c'est court os tubulairesdont chacun consiste en une base, un corps et une tête. Les surfaces articulaires sont situées sur la tête et la base. La tête du premier os métatarsien est divisée par le bas en deux zones avec lesquelles les os sésamoïdes sont contigus. Sur la surface latérale Y de l'os métatarsien se trouve une tubérosité permettant la fixation du court muscle péronier. Chaque phalange distale (clou) se termine par un tubercule pour attacher les tendons musculaires.
Les noyaux primaires d'ossification apparaissent dans le calcanéum le 6ème mois de la période fœtale, dans le ramus - vers 7-8, dans l'os cubiforme - vers le 9ème mois. Dans les os restants du tarse, des noyaux secondaires sont formés: dans le sphénoïde latéral - en 1ère année, dans le sphénoïde interne - dans les 3-4, dans le scaphoïde - dans les 4-5 ans, ossification complète - dans 12-16 ans.
Les os métatarsiens commencent à s'ossifier dans les épiphyses à l'âge de 3 à 6 ans, l'ossification complète à l'âge de 12 à 16 ans. La diaphyse des phalanges et des os métatarsiens, les noyaux primaires se forment à 12-14 semaines de la période fœtale, les secondaires - dans les phalanges - à 3-4 ans, l'ossification complète des phalanges - à 18-20 ans
Dans la formation de la cheville impliquée:
· tibia ses surfaces articulaires de la cheville inférieure et médiale;
· fibule - la surface articulaire de la cheville latérale;
· l'os du bélier - la partie supérieure et la cheville (surfaces articulaires médiale et latérale) situées sur le bloc.
Les fourches des chevilles s'étendent sur le bloc, formant une articulation typique du type bloc difficile en raison de l'articulation des trois os.
La capsule articulaire est fixée postérieurement le long du bord des surfaces articulaires des os articulés, antérieurement à 0,5–1 cm au-dessus de celle-ci.
La capsule est épaisse et durable sur les côtés, devant et dos - mince, lâche, pliée, renforcée par de puissants ligaments latéraux:
· Médial (deltoïde) - épais, durable, en éventail divergeant de la cheville médiale vers les os du ramus, du naviculaire et du calcanéen; dans le faisceau, on distingue les parties suivantes: tibial-naviculaire, tibial-talon, tibial-bélier antérieur et postérieur;
· Latéral dans la composition des ligaments antérieurs talone-fibulaire, postérieurs talone-fibulaire, calcanéenne-fibulaire.
Les ligaments sont tellement forts, surtout ceux du médial, qu’ils sont capables d’arracher la cheville au maximum de l’étirement.
Dans articulation de la cheville les mouvements sont effectués:
· flexion (plantaire) et extension (flexion dorsale) autour de l'axe frontal avec une portée de 60 °;
· plomb et plomb autour de l'axe sagittal avec une portée de 17 °;
· pronation et supination autour d'un axe vertical avec une portée de 22 o.
Joint subtalaire formé par les surfaces articulaires postérieures du talus et des os du talon, qui se correspondent bien. La capsule au niveau de l'articulation est mince, étirée et renforcée par les ligaments de la cheville.
Articulation parano-calcaneuso-naviculaire formé par la surface articulaire sur la tête du talus, qui s'articule en avant avec l'os naviculaire, et à partir du bas - avec l'os du talon. La surface articulaire du calcanéum est complétée par le ligament plantaire calcanéen-naviculaire qui, à la tête du talus, se transforme en cartilage fibreux. La capsule articulaire est fixée le long du bord des surfaces articulaires, en fermant une seule cavité. La capsule est renforcée par de forts ligaments: le talon-oculaire interosseux jusqu’à 0,5 cm d’épaisseur et au sommet du ganglion-naviculaire. Lorsque vous les étirez (en particulier le ligament du bélier), la tête du talus est abaissée et le pied s’aplatit.
L'articulation est de forme sphérique, mais avec un axe de mouvement sagittal. Le subtalar est associé à une articulation avec une gamme limitée de mouvements sous forme d'adduction et d'abduction, rotation du pied vers l'extérieur et vers l'intérieur. Le volume total de tous les mouvements ne dépasse pas 55 o. Nouveau-né et bébé cette articulation est en décubitus dorsal, au début de la marche, la pénétration se fait progressivement avec le bord médial du pied en baisse.
Joint talon-cuboïde - selle avec une grande congruence des surfaces articulaires; la capsule articulaire du côté médial est épaisse et tendue, du côté latéral - mince et libre, renforcée par des ligaments: le plantaire talon-cuboïde et le plantaire long. Le mouvement dans un volume limité est effectué autour de l'axe longitudinal sous la forme d'une petite rotation, complétant le mouvement dans l'articulation talo-cylindrique-naviculaire.
L'articulation tarsienne transversale (Shopar) comprend les articulations calcanéo-cuboïdiennes et talo-naviculaires de sorte que l'espace articulaire prend la forme d'un S latin, traversant le pied. Le ligament commun des articulations est divisé ( lig. bifurcatum) - sert comme une sorte de clé, lors de la dissection, la cavité articulaire s'ouvre largement. Il a une apparence en forme de Y et se compose de ligaments talon-scaphoïde et talon-cuboïde.
Joint cale-naviculaire - plat, complexe, formé de trois os cunéiformes et d'un scaphoïde, renforcés par les ligaments intercliniques dorsal et plantaire du scaphoïde et intra-articulaire. La cavité articulaire peut être associée aux articulations tarse-métatarse.
Articulations tarsométatarsiennes (Lisfrankovo) - plat avec une amplitude de mouvement limitée comprennent les éléments suivants trois articulations:
· L'articulation entre le sphénoïde interne et les premiers os métatarsiens;
· Joint entre intermédiaire, latéral os sphénoïdaux et II, III métatarsien;
· L’articulation entre l’os cuboïde et les os métatarsiens IY, Y;
· Les articulations tarso-métatarsien (dorsale et plantaire) et les ligaments interosseux ligament ciliaire renforcent les articulations tarse-métatarse, le ligament ciliaire-ligamentaire interne étant considéré comme la clé de ces articulations en pratique.
Joints interplusaires - plat, formé par les surfaces latérales des bases des os métatarsiens, renforcé par les ligaments interosseux métatarsiens dorsal et plantaire. Le mouvement en eux est très limité.
Articulations plusphalangiennes formé par les têtes sphériques des os métatarsiens et les bases concaves des phalanges proximales. Les gélules ont des ligaments collatéraux et plantaires minces, libres et fortifiés. Le ligament métatarsien transversal profond relie les têtes des os métatarsiens et renforce les capsules des articulations. La flexion et l'extension en eux - 90 °, l'adduction et l'abduction - est limitée.
Articulations interphalangiennes - proximal et distal, sauf pour l'articulation du pouce, où une articulation interphalangienne. Ils appartiennent aux blocs articulaires, renforcés par les ligaments collatéraux et plantaires.
Le pied humain a perdu l'attache de l'organe de saisie, mais a acquis les voûtes nécessaires pour soutenir et déplacer tout le corps.
Les os du tarse et du métatarse sont reliés entre eux par des articulations sédentaires.
De plus, en raison de la forme des os et de leurs articulations «serrées», cinq arcs longitudinaux et un transversal avec des points d'appui sur le tubercule calcanéen et les têtes I et Y des os métatarsiens ont été formés.
Les arches longitudinales passent le long du long axe des os métatarsiens: de la tête à la base, en passant par le corps, puis à travers les os adjacents du tarse jusqu'au tubercule calcanéen, où ils convergent tous. La deuxième et plus haute arche est la plus longue.
Les arcs longitudinaux médians remplissent une fonction de ressort (ressort), le support latéral. Au niveau des points les plus élevés des arcs longitudinaux, l’arc transversal passe.
Les voûtes sont retenues du fait de la forme des os et des articulations, renforcées par des "bouffées" passives - des ligaments avec l'aponévrose plantaire et des "bouffées" actives - des muscles et leurs tendons. Les arcs longitudinaux renforcent les ligaments suivants: l'aponévrose plantaire longue, l'aponévrose naviculaire et plantaire. L'arcade transversale maintient les ligaments métatarsiens transversaux et interosseux. Les tendons des longs fléchisseurs et extenseurs des doigts, des muscles tibiaux, ainsi que des fléchisseurs courts des doigts, des muscles semblables à des vers, renforcent les arcs longitudinaux. L'arcade transversale est maintenue par le muscle carré de la semelle, les adducteurs et les muscles interosseux.
Au cours du processus d’évolution humaine du pied, la structure voûtée a subi d’importants changements. Trois points d'appui se sont formés sur la semelle: le talon et la base des premier et cinquième doigts, la taille des os du tarse a augmenté et les phalanges des doigts ont été considérablement raccourcies. Les articulations du pied sont devenues raides. La fixation des muscles de la jambe longue et de la jambe courte s’est déplacée dans la direction médiale vers poucecela renforce la pronation du pied et renforce les arches. La perte de propriétés acquises est accompagnée par le développement de la flat-footedness, qui est une maladie pour une personne.
