Перелома бедра – это тяжелая травма опорно-двигательного аппарата, которая требует длительного лечения и реабилитации. Повреждение бедренной кости может локализоваться в области эпифизов (верхнего и нижнего конца кости) или диафиза (тела кости). От расположения травмы зависят клинические проявления, особенности терапии и прогноз для выздоровления. Перелом бедра встречается в 6-10% случаев среди повреждений костей скелета. В МКБ 10 травме присвоен код S72.
Анатомическое строение бедренной кости
Бедренная кость представляет собой самую крупную трубчатую кость в скелете человека. Она состоит из верхнего и нижнего эпифиза, между ними находится диафиз. Верхний конец кости представлен головкой бедра, соединенной с диафизом посредством тонкой шейки. Слабое кровоснабжение головки бедра, особенно в пожилом возрасте, ухудшает заживление внутрисуставных переломов в области тазобедренного сочленения.
Головка бедра располагается в вертлужной впадине таза и образует тазобедренный сустав, ограниченный суставной капсулой. Суставные поверхности костей покрыты слоем гиалинового хряща, который отвечает за амортизацию, плавность и безболезненность движений в сочленении. Ниже головки, за пределами линии прикрепления капсулы сустава, находятся костные бугры – большой и малый вертел, к которым крепятся мышцы.
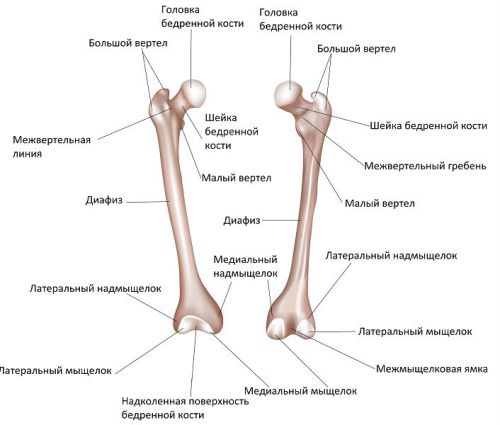
Строение бедренной кости: а – левой, б – правой
Нижний конец бедренной кости имеет костные выросты, представляющие собой медиальный (внутренний) и латеральный (наружный) мыщелки. Они соединяются с верхним концом большеберцовой кости и надколенником, образуя коленный сустав. В области бедра располагаются крупные мышцы, проходит бедренная артерия и бедренный нерв. Анатомическое строение бедра обуславливает тяжелые последствия перелома бедренной кости, который часто сопровождается смещением костных отломков, массивным кровотечением и нарушением иннервации нижней конечности.
Разновидности переломов бедренной кости
Повреждение бедренной кости может возникать в области верхнего эпифиза, нижнего эпифиза или диафиза. Разлом верхнего конца бедра делится на внутрисуставной (перелом тазобедренного сустава) и внесуставной (межвертельный и чрезвертельный перелом бедра). Иногда возникают изолированные травмы малого и большого вертела с отрывом от основной части кости. Разлом нижнего конца кости всегда бывает внутрисуставной (перелом латерального или медиального мыщелка). Дефект тела кости занимает до 40 % всех травм бедра и часто сопровождается болевым шоком, массивным кровотечением и смещением отломков с повреждением окружающих мягких тканей.
Переломы верхнего конца бедра
Переломы тазобедренного сустава включают повреждение головки и шейки. Они чаще встречаются в пожилом возрасте и возникают на фоне возрастного снижения плотности костной ткани (остеопороза). Чем выше повреждение локализуется в эпифизе бедра, тем сложнее образование костной мозоли и ниже эффективность консервативного лечения.
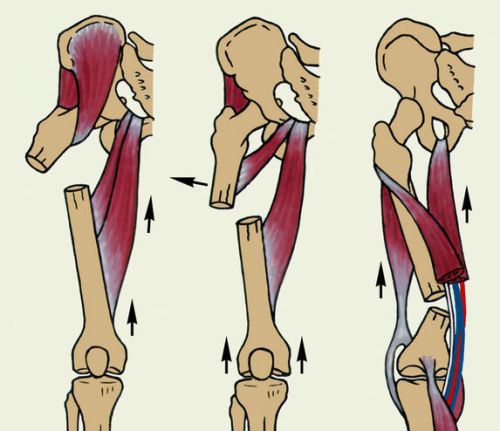
Смещение отломков кости под действием тяги мышц
По локализации линии перелома выделяют следующие виды травм:
- базисцервикальные – дефект костной ткани располагается у основания шейки бедра;
- трансцервикальный – дефект костной ткани проходит через шейку;
- субкапитальный – дефект костной ткани локализуется у основания головки;
- капитальный – дефект костной ткани располагается в головке бедра.
Субкапитальное и капитальное повреждение редко срастается после консервативной терапии и требует проведения операции.
Межвертельный и чрезвертельный перелом бедра располагается вне области тазобедренного сустава. Он чаще встречается у молодых людей при возникновении высокоэнергетической травмы (автомобильная авария, падение с большой высоты). Иногда формируется полное отделение большого вертела от бедренной кости, повреждение малого вертела встречается гораздо реже.
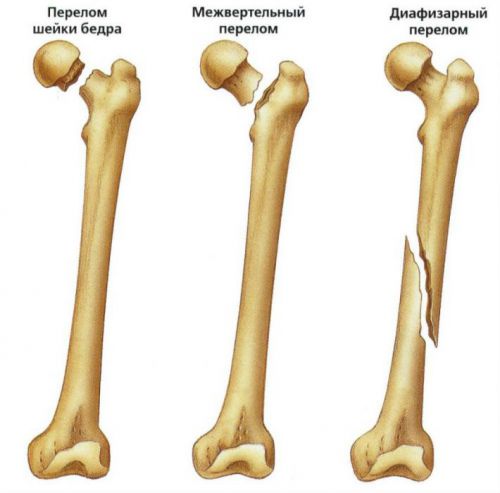
Виды переломов в области верхнего эпифиза и диафиза
Симптомы перелома верхнего эпифиза бедра:
- боль различной интенсивности во время и после травмы;
- усиление болевого синдрома при попытке опереться на пятку поврежденной ноги и при изменении положения тела в постели;
- ощупывание тазобедренного сустава и поколачивание по пятке (осевая нагрузка) на стороне травмы вызывает усиление боли;
- укорочение поврежденной конечности (при смещении костных отломков);
- симптом «прилипшей» пятки – невозможности самостоятельно поднять травмированную ногу над кроватью;
- ротация (поворот наружу) ноги в положении больного на спине;
- нарушение опорной и двигательной функции нижней конечности;
- хруст при движении поврежденной конечностью.
Внесуставные переломы вызывают более массивный отек мягких тканей и образование гематом. При таких повреждениях обычно наблюдают интенсивный болевой синдром в состоянии покоя. Внутрисуставные травмы не приводят к появлению кровоподтеков и вызывают боль при движении в тазобедренном сочленении.
Переломы тела бедра
Повреждения диафиза бедренной кости обычно регистрируют у пациентов молодого и зрелого возраста. Переломы возникают при воздействии травмирующего фактора высокой силы: падение с большой высоты, дорожно-транспортное происшествие (ДТП), прямой удар тупым предметом, нарушение техники безопасности во время труда и занятий спортом. Особенности анатомического строения бедра в этой области способствуют смещению костных отломков, возникновению массивной кровопотери (гематомы до 2 литров), повреждению крупных нервных стволов.
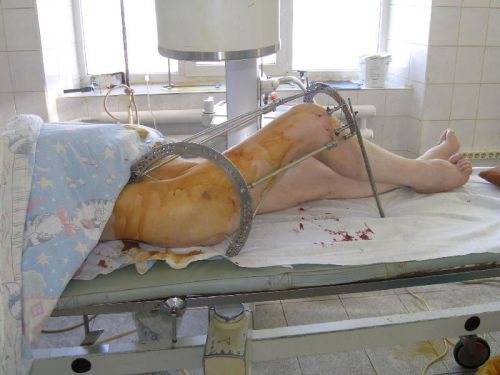
Аппарат Илизарова для лечения травм бедра
Перелом бедренной кости со смещением может быть закрытый и открытый. В первом случае отломки кости не сообщаются с внешней средой, во втором – костные отломки вызывают образование раны. Травма имеет тяжелое течение и вызывает развитие осложнений (жировая эмболия, геморрагический шок, сепсис). Перелом бедра со смещением возникает в результате воздействия крупных бедренных мышц, которые тянут на себя костные отломки и приводят к повреждению окружающих мягких тканей (сосудов, нервов).
Симптомы перелома диафиза:
- болевой синдром высокой интенсивности, который усиливается при движении поврежденной конечности;
- укорочение травмированной ноги;
- деформация в участке повреждения;
- неестественное положение нижней конечности;
- патологическая подвижность ноги;
- отек и гематома в области травмы;
- возникновение болевого и геморрагического шока.
Повреждение может локализоваться в верхней, средней и нижней трети бедра. Образование оскольчатых переломов и возникновение осложнений ухудшает прогноз заболевания, усложняет лечение и реабилитацию после травмы.
Переломы нижнего конца бедра
Повреждения латерального и медиального мыщелка бедра относятся к внутрисуставным переломам, при которых нарушается анатомическое строение коленного сустава. Они развиваются вследствие падения на колено или прямого удара тупым предметом в область нижней трети бедра. Травмы могут протекать со смещением и без смещения отломков кости. При этом мыщелки перемещаются вверх и в сторону от своего физиологического положения.
Симптомы перелома нижнего эпифиза бедра:
- боли в области колена и нижней части бедра в состоянии покоя;
- болевые ощущения усиливаются при движении в коленном суставе;
- увеличение колена в объеме за счет образования кровоизлияния в сустав (гемартроз);
- симптом флюктуации надколенника (баллотирования надколенника при надавливании);
- нарушение двигательной активности поврежденной ноги;
- отклонение голени кнаружи при повреждении латерального мыщелка;
- отклонение голени кнутри при повреждении медиального мыщелка.
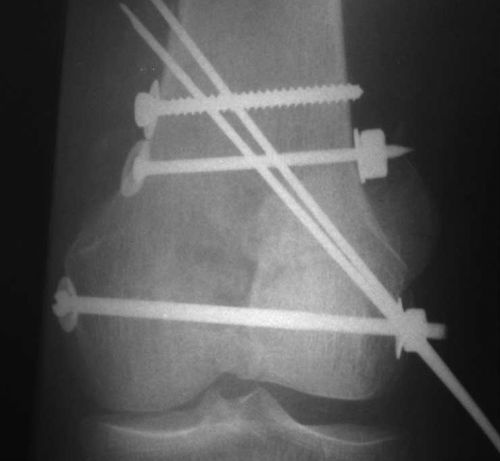
Остеосинтез при локализации перелома в области нижнего эпифиза
Повреждения коленного сустава могут приводить к тяжелым последствиям: анкилозу (неподвижности сочленения), артрозу, инфицированию. Несвоевременная диагностика, неправильная методика лечения и реабилитации приводят к возникновению инвалидности.
Оказание неотложной помощи
При подозрении на перелом бедренной кости необходимо вызвать карету скорой помощи. Своевременная диагностика и терапия улучшают прогноз заболевания и снижают риск появления осложнений. В арсенале медиков скорой помощи есть необходимые транспортные шины для иммобилизации поврежденной ноги и лекарственные препараты (инфузионные растворы, анальгетики) для поддержания удовлетворительного состояния пострадавшего на пути в лечебное учреждение. При повреждении диафиза кости часто возникает массивное внутреннее (при закрытых переломах) или наружное (при открытых травмах) кровотечение, развивается болевой шок, что требует оказания неотложной помощи.
Для транспортной иммобилизации бедра применяют деревянные шины Дитерихса, проволочные шины Крамера, пневматические шины. Их накладывают по боковым поверхностям поврежденной конечности, обездвиживая тазобедренный, коленный и голеностопный сустав. Шины Дитерихса и Крамера по внешней поверхности ноги располагают от подмышечной впадины до стопы, а по внутренней поверхности – от паховой области до стопы. Иммобилизация травмированной нижней конечности предупреждает смещение костных отломков и повреждение мягких тканей бедра во время транспортировки.
В случае невозможности вызвать карету скорой помощи пострадавшего необходимо самостоятельно доставить в больницу. Перед транспортировкой больному оказывают первую помощь. На открытый перелом следует наложить стерильную повязку, а на место травмы поместить пакет со льдом. Это снизит риск инфицирования раны, устранит болевые ощущения, предотвратит образование отека и гематомы в области повреждения. При наружном кровотечении накладывают жгут выше раны.
Для предотвращения болевого шока пострадавшему дают обезболивающий препарат (анальгетик, негормональное противовоспалительное средство). В случае отсутствие медицинских шин применяют импровизированные приспособления для транспортировки больного. Для этого используют подручные средства – палки, доски, плотный картон. В крайнем случае прибинтовывают больную конечность к здоровой ноге.
Диагностика, лечение, реабилитация
Для подтверждения перелома в области бедра проводят рентгенологическое обследование в прямой и боковой проекции. Инструментальная диагностика помогает выявить локализацию травмы, смещение костных отломков, образование костных осколков. При внутрисуставных переломах в тяжелых диагностических случаях назначают сцинтиграфию сочленения и магнитно-резонансную томографию (МРТ).
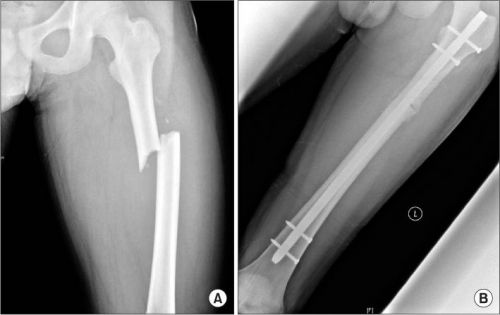
Рентгенография перелома диафиза бедра: а – до лечения, б – после остеосинтеза
Для лечения травмы бедра применяют консервативный и хирургический методы. Консервативная методика включает наложение гипсовой повязки и скелетное вытяжение. Лечение путем гипсования конечности используют при переломах без смещения или невозможности применить другие виды терапии (скелетное вытяжение, остеосинтез). При смещении отломков кости предварительно проводят восстановление физиологического положения бедра – репозицию.
Гипсовую повязку накладывают на всю нижнюю конечность, захватывая область живота и ягодиц. Лечебная иммобилизация назначается на срок 2-4 месяца в зависимости от тяжести травмы. Длительное обездвиживание вызывает контрактуру суставов ноги, атрофию мышц, застойные явления в легких, тромбоз вен нижних конечностей. Наиболее тяжело такой вид терапии переносится пожилыми пациентами, что может вызвать смертельный исход в течение года после травмы.
Скелетное вытяжение применяют при переломах со смещением отломков. В области коленного сустава ставят металлическую спицу, к ней прикрепляют груз массой до 10 кг, а ногу укладывают на функциональную шину. Скелетное вытяжение проводят в течение 2-3 месяцев. Эта методика сопряжена с длительным обездвиживанием больного и вызывает такие же осложнения, как и при наложении гипса.
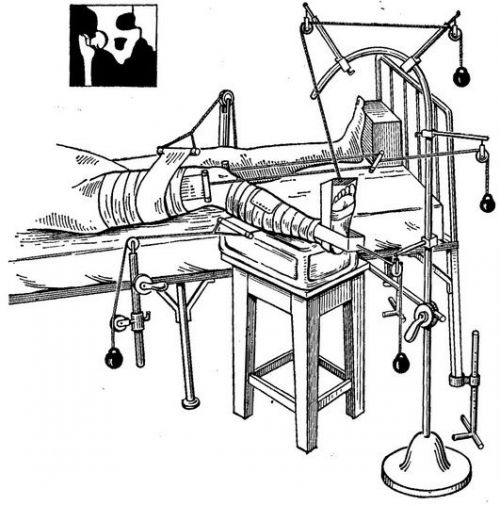
При большинстве внутрисуставных и внесуставных переломах бедра со смещением назначают оперативное вмешательство. Хирургическое лечение предупреждает развитие нежелательных последствий: несращение перелома, образование ложного сустава, некроз головки бедра, укорочение ноги. Для этого применяют остеосинтез, который заключается в закреплении костных отломков металлическими штифтами, винтами, пластинами. При оскольчатых травмах левого и правого бедра используют аппарат внешней фиксации типа Илизарова. Крепления для остеосинтеза обычно убирают через год после операции. Аппарат Илизарова ставят на срок от 1,5 до 4 месяцев.
При переломах шейки бедра применяют . Такой метод терапии особенно актуален для больных пожилого возраста, у которых кости редко срастаются при консервативном лечении. Эндопротезирование назначают и молодым пациентам при смещении костных отломков, чтобы предотвратить развитие инвалидности и восстановить нормальную двигательную активность после травмы. Без операции лечат внесуставные переломы и внутрисуставные повреждения без смещения костных отломков.
Реабилитационные мероприятия начинают с первых недель наложения гипса и скелетного вытяжения, в ранний послеоперационный период. Проводят дыхательную гимнастику для предупреждения застойной пневмонии, пассивные и активные движения в здоровых конечностях, массаж тела для улучшения кровотока и метаболизма в тканях.
После заживления ран, снятия гипса и скелетного вытяжения расширяют программу лечебной физкультуры (ЛФК) для поврежденной конечности, назначают физиопроцедуры (фонофорез, диадинамические токи, магнитотерапию). Занятия помогают укрепить мышцы и кости, разработать суставы и вернуть нормальную двигательную активность ноги. Сроки восстановления после перелома зависят от его тяжести и находятся в пределах 3-8 месяцев.
Перелом бедра относится к тяжелой травме костей скелета. Для восстановления двигательной активности ноги необходима своевременная диагностика и проведение терапии, согласно тяжести травмы. Позднее обращение к врачу, неправильно подобранный метод лечения и отказ от реабилитации ухудшают прогноз заболевания и приводят к развитию инвалидности.
Отправить свою хорошую работу в базу знаний просто. Используйте форму, расположенную ниже
Студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будут вам очень благодарны.
Размещено на http://www.allbest.ru/
ПАСПОРТАНЫЕ ДАННЫЕ
1. Фамилия, имя, отчество: Я.Д.А;
2. Возраст: 22 года;
3. Дата поступления: 29.03.14;
4. Пол: мужской;
5. Место жительства: поселок Дунай;
6. Профессия: монтажник.
ЖАЛОБЫ БОЛЬНОГО
На момент поступления пациент предъявлял жалобы на сильную острую боль и отек в области нижней трети левого бедра, невозможность поднять ногу (симптом «прилипшей пятки»), патологичную подвижность, крепитацию.
На момент курации пациент предъявляет жалобы на умеренные боли в области левого бедра, невозможность поднять ногу (симптом «прилипшей пятки»).
Из перенесенных заболеваний отмечает простудные около трех раз в год. Болезнь Боткина, туберкулез, венерические, онкологические заболевания отрицает. Вредных привычек нет. Аллергологический анамнез не отягощен. Наследственность не отягощена. Операций не было. Кровь и ее заменители не переливались. Наличие переломов и травм отрицает.
Со слов больного выяснено: травма получена 19.03.14 г. в 18:02.
Возвращалась домой, ехал на мотоцикле, не справился с управлением транспортного средства и врезался в навстречу идущий автомобиль Nissan R Nessa. После падения с мотоцикла появилась сильная острая боль в области левого бедра, усиливающиеся при движении, невозможность встать на травмированную конечность. Вызвал СМП. Работниками СМП не была выполнена иммобилизация травмированной конечности и обезболивание. Пациент в течение часа с момента травмы был доставлен в госпиталь города Фокино на носилках в положении лежа с предварительным диагнозом: Закрытый оскольчатый перелом нижней трети левого бедра. В приемном покое был осмотрен дежурным травматологом. Была сделана рентгенограмма области левого бедра (Оскольчатый перелом нижней трети бедренной кости со смещением). Было решено сделать операцию: наложение скелетного вытяжения за бугристость левой большеберцовой кости с грузом 5 кг в положении сгибания в коленном суставе на 35° и сгибания под углом 45° в тазобедренном суставе. 29.03.14 был переведен в отделение травматологии города Владивостока для дальнейшего лечения.
Выполнена контрольная рентгенография: Оскольчатый перелом нижней трети бедренной кости с удовлетворительным стоянием отломков. Состояние больного в послеоперационный период удовлетворительное.
Были допущены ошибки бригадой СМП:
1. Необходимо было произвести транспортную иммобилизацию шиной Дитерихса, либо шинами Крамера (пятью), так как в настоящее время шины Дитерихса практически не используются в машинах СМП.
Иммобилизационная шина Дитерихса
* Шину накладывают непосредственно на одежду, если же ее приходится накладывать на голое тело, то под нее подкладывают вату, полотенце, одежду пострадавшего; на конечностях необходимо иммобилизовать при травме бедра - все 3 сустава конечности;
* Накладывание шины: подошвенную часть шины фиксируют бинтом к подошвенной поверхности стопы; наружную (наружный костыль) более длинную часть раздвигают и закрепляют с таким расчетом, чтобы она начиналась от подмышечной впадины и, вставленная в металлическую пружину в подошвенной части, выступала за нее на 8--10 см; внутреннюю часть шины (внутренний костыль) подготавливают таким образом, чтобы она упиралась в пах и проходила через металлическую проушину подошвенной части, выступая за нее на 8--10 см; конечную (шарнирную) часть сгибают под углом 90° и вставляют в особый паз конца наружной части шин; на конечности шину фиксируют циркулярными ходами бинта; вверху наружную часть шины фиксируют двумя ремнями. При помощи палочки-закрутки осуществляют вытяжение за подошвенную часть шины
* При закрытых переломах во время наложения шины необходимо произвести легкое вытяжение по оси конечности за дистальную часть ноги и в таком положении зафиксировать конечность;
* Необходимость защиты от переохлаждения.
При неправильной иммобилизации смещение отломков во время перекладывания и транспортировки может превратить закрытый перелом в открытый, подвижными отломками могут быть повреждены крупные сосуды, нервы. Дополнительная травма окружающих тканей может привести к развитию шока.
2. Необходимо было ввести обезболивание:
Sol.Promedoli 2%-1,0 в/м.
ДАННЫЕ ОБЪЕКТИВНОГО ИССЛЕДОВАНИЯ
Общее состояние пациента удовлетворительное. Температура тела - 36,8 0С. Сознание ясное. Положение вынужденное.
Конституциональный тип - нормостеничный. Телосложение правильное, деформаций костей туловища, конечностей и черепа нет. Окраска кожных покровов бледно-розовая. Влажность, эластичность кожи соответствуют норме. Видимые слизистые без изменений. Отёков не выявлено. Лимфатические узлы (подчелюстные, шейные, над- и подчелюстные, локтевые, подмышечные, паховые) не увеличены, при пальпации мягкие, не спаяны с кожей.
Система органов дыхания.
Дыхание свободное, ритмичное. Тип дыхания - брюшной. Частота дыхания 17 в минуту. Грудная клетка нормостенической формы, при пальпации безболезненная. Голосовое дрожание с обеих сторон проводится одинаково. Обе половины грудной клетки участвуют в акте дыхания равномерно. При сравнительной перкуссии в симметричных участках определяется ясный лёгочный звук над всей грудной клеткой. При аускультации везикулярное дыхание выслушивается по всем полям, хрипов нет. Крепитации, шума трения плевры нет.
Система органов кровообращения.
Пульс - 86 ударов в минуту, ритмичный, удовлетворительных свойств. Патологической пульсации сосудов нет. Грудная клетка в области сердца не изменена. Видимой пульсации в области сердца не наблюдается. При пальпации верхушечный толчок определяется в пятом межреберье на 1 см кнутри от среднеключичной линии. При перкуссии границы сердца не изменены. При аускультации тоны сердца громкие, ритмичные, шумов нет. Артериальное давление 130/80 мм.рт.ст.
Система органов пищеварения.
Язык сухой, чистый. Десны, мягкое и твердое нёбо, миндалины розовой окраски, слизистая оболочка ротовой полости сухая. Гиперемии, кровоизлияний, налета на задней стенке глотки нет. Глотание не затруднено. Неприятный запах изо рта отсутствует.
Живот мягкий, обычной формы, не вздут, участвует в акте дыхания, без болезненный при пальпации, симметричный, видимой перистальтики нет. Напряжения мышц - нет. При перкуссии: свободная жидкость в брюшной полости отсутствует.
Печень норма. Желчный пузырь не пальпируется. При пальпации край печени ровный, эластической консистенции, безболезненный. Селезенка не пальпируется.
Мочевыделительная система:
Кожные покровы поясничной области не изменены, отёчности нет. Почки не пальпируются, симптом поколачивания отрицательный. Пальпация мочеточниковых точек безболезненна. Мочеиспускание свободное, безболезненное.
Нервная система:
Судорог нет. Менингеальные симптомы (ригидность затылочных мышц, симптом Кернига, симптом Брудинского верхний, средний, нижний) отрицательные. Скованности не отмечается. Параличей и парезов нет. Мышечная атрофия не отмечается. Сухожильные рефлексы одинаковы с обеих сторон. Зрачковые рефлексы сохранены. Зрачки одинаковы по форме и величине. Аккомодация, конвергенция в норме. Нистагм отсутствует. Острота слуха не изменена. Чувствительность кожи не нарушена.
ОПИСАНИЕ ЛОКАЛЬНОГО СТАТУСА В ДЕНЬ КУРАЦИИ
Положение тела вынужденное на спине. Через бугристость большеберцовой кости проведена спица Киршнера, за нее фиксирована скоба Киршмана и налажено вытяжение грузом 5 кг в положении сгибания в коленном суставе на 35° и сгибания под углом 45° в тазобедренном суставе.
При осмотре выявлен незначительный отек в области правого коленного сустава. Кожные покровы бледно-розового цвета. Оси правой и левой нижних конечностей соответствуют норме, проходит через передневерхнюю ось таза, внутренний край надколенника и I палец стопы. Нарушение формы, атрофии мышц, укорочение конечности не отмечается. Наблюдается симптом «прилипшей пятки».
При пальпации кожная температура одинакова на симметричных участках. Хруста, деформации, флюктуаций, крепитаций не наблюдается. Пульсация на артериях обеих нижних конечностей сохранена. Поверхностная и глубокая чувствительность не нарушены.
ПРЕДВАРИТЕЛЬНЫЙ ДИАГНОЗ
На основании жалоб:
Со слов больной выяснено: травма получена 18.03.13г. в 22 - 15 в быту, возвращалась домой, поскользнулась и упала на колени. После падения появилась сильная острая боль в области правого бедра, усиливающиеся при движении, невозможность встать на травмированную конечность. Вызвала СМП. Работниками СМП не была выполнена иммобилизация травмированной конечности и обезболивание. Пациентка в течение часа с момента травмы была доставлена в больницу СМП на носилках в положении лежа с предварительным диагнозом: Закрытый оскольчатый перелом нижней трети правого бедра. В приемном покое была осмотрена дежурным травматологом. Была сделана рентгенограмма области правого бедра (Оскольчатый перелом нижней трети бедренной кости со смещением). Было решено сделать операцию: наложение скелетного вытяжения за бугристость правой большеберцовой кости с грузом 5 кг в положении сгибания в коленном суставе на 35° и сгибания под углом 45° в тазобедренном суставе. Выполнена контрольная рентгенография: Оскольчатый перелом нижней трети бедренной кости с удовлетворительным стоянием отломков. Состояние больной в послеоперационный период удовлетворительное;
Положение тела вынужденное на спине. Через бугристость большеберцовой кости проведена спица Киршнера, за нее фиксирована скоба Киршмана и налажено вытяжение грузом 5 кг в положении сгибания в коленном суставе на 35° и сгибания под углом 45° в тазобедренном суставе. При осмотре выявлен незначительный отек в области правого коленного сустава. Кожные покровы бледно-розового цвета. Оси правой и левой нижних конечностей соответствуют норме, проходит через передневерхнюю ось таза, внутренний край надколенника и I палец стопы. Нарушение формы, атрофии мышц, укорочение конечности не отмечается. Наблюдается симптом «прилипшей пятки».
Можно выставить следующий предварительный диагноз: Закрытый оскольчатый неосложненный перелом нижней трети правого бедра со смещением отломков.
Сопутствующие заболевания: АГ II риск 3, бурсит в области правого надколенника.
РЕЗУЛЬТАТЫ РЕНТГЕНОЛОГИЧЕСКОГО, ЛАБОРАТОРНОГО И ДРУГИХ СПЕЦИАЛЬНЫХ МЕТОДОВ ОБСЛЕДОВАНИЯ
ОАК от 18.03.13
Эритроциты 4,0 *1012/л
Гемоглобин 126 г/л
Лейкоциты 6,2 *1012/л
СОЕ 18 мм/ч
Палочкоядерные нейтрофилы 8 %
Эозинофилы 1 %
Лимфоциты 31 %
Моноциты 5 %
Анализ мочи от 19.03.13
Цвет: соломенно-желтый
Прозрачность: прозрачная
Реакция: кислая
Относительная плотность: 1009
Белок: нет
Глюкоза: нет
Эпителий плоский: 7-8
Лейкоциты: 4-5
Глюкоза- 7,0 ммоль/л
Билирубин общ.- 14,6 мкмоль/л
Мочевина- 2,9 ммоль/л
Общий белок- 67 г/л
Креатинин- 0,064 ммоль/л
АлАТ- 19 Е/Л
АсАТ- 17 Е/Л
Кровь на РМП от 19.03.13
ЭКГ от 18.03.13
Осмотр терапевт от 19.03.13
АГ II риск 3.
Рентгенограмма области правого бедра от 18.03.13 (2 проекции)
Снимок № 1
Закрытый оскольчатый неосложненный перелом нижней трети правого бедра со смещением отломков по длине, по ширине, под углом.
Контрольный снимок № 2 (2 проекции)
Стояние отломков на контрольной рентгенограмме в условиях вытяжения за бугристость большеберцовой кости грузом 5 кг, стояние фрагментов удовлетворительное. Ось бедренной кости правильная.
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ И ЕГО ОБОСНОВАНИЕ
Дифференциальный диагноз проводим с:
Вывих голени передний и задний;
Перелом мыщелков бедра и голени;
Надмыщелковый перелом бедра.
Вывих голени передний и задний.
Выявляются выраженная деформация коленного сустава, необычное положение голени относительно бедра и несовпадение их осей. Резкие боли в суставе не позволяют больному изменить положение конечности.
Голень может быть смещена в любом направлении в зависимости от действия травмирующей силы.
Вывихи могут осложняться сдавлением подколенных сосудов или повреждением малоберцового нерва, поэтому всегда следует проверять пульсацию периферических сосудов стопы и возможность активного разгибания стопы. Рентгенографическое исследование проводиться обязательно, чтобы исключить сопутствующие повреждения костей.
Вывихи голени: а) задний; б) передний.
Перелом мыщелков бедра и голени.
При переломах мыщелков бедра без смещения отломков ось конечности не нарушена и преобладающими симптомами являются выраженные боли в коленном суставе и гемартроз. Контуры сустава сглажены, окружность его увеличена по сравнению со здоровым.
Скопившаяся кровь поднимает надколенник. Если надавить на надколенник, а затем отпустить его, то он снова займет прежнее положение. Этот симптом называют баллотированием надколенника. Наличие перелома мыщелков без смещения отломков устанавливаются путем рентгенографии сустава в двух проекциях.
Для изолированных переломов мыщелков характерно отклонение голени кнаружи (при переломе латерального) или кнутри (при переломе медиального мыщелка). Движения в коленном суставе резко ограничены, но имеется отчетливая боковая подвижность. Движения в коленном суставе невозможны. Характерным отличием переломов обоих мыщелков со смещением отломков от изолированных переломов является укорочение конечности. Характер перелома и степень смещения отломков устанавливают при рентгенографии.
При переломе мыщелков голени коленный сустав значительно увеличен в объеме, в нем определяется скопление крови, надколенник при этом отчетливо баллотирует. Движения в коленном суставе невозможны из- за резких болей, попытка изменить положение ноги усиливает боль. Резко болезненна пальпация сустава и верхнего отдела голени. Поколачивание по оси голени вызывает отраженную боль в коленном суставе. Иногда при значительном смещении поврежденного мыщелка наблюдается отклонение голени в бок. Рентгенография коленного сустава в двух проекциях позволяет не только уточнить клинический диагноз, но и установить характер перелома и степень смещения отломков.
Надмыщелковый перелом бедра.
При надмыщелковом переломе бедра отмечается сильная боль, гемартроз с чувством распирания и ограничением движений в коленном суставе. Выраженной деформации как правило нет. Наблюдается бледная, холодная стопа. Нередко нарушение чувствительности голени или стопы.
Диагноз подтверждается рентгенологически.
ЭТИОЛОГИЯ ПОВРЕЖДЕНИЯ
У данной больной перелом возник в результате прямого механизма действия (падение на колени). В результате приложения вектора силы параллельно оси кости возник оскольчатый перелом.
Причины возникновения данного травматизма разнообразны. У молодых людей - высокоэнергетическая травма (дорожно-транспортные происшествия, падения со значительной высоты, огнестрельные ранения, активный отдых).
У пожилых пациентов - низкоэнергетический механизм (падения на колени), обусловлен ослаблением костной ткани в результате дегенеративных процессов.
ЗАКЛЮЧИТЕЛЬНЫЙ ДИАГНОЗ
На основании жалоб:
На момент поступления пациентка предъявляла жалобы на сильную острую боль и отек в области нижней трети правого бедра, невозможность поднять ногу (симптом «прилипшей пятки»), патологичную подвижность, крепитацию;
На основании анамнеза заболевания:
Со слов больной выяснено: травма получена 18.03.13г. в 22 - 15 в быту, возвращалась домой, поскользнулась и упала на колени. После падения появилась сильная острая боль в области правого бедра, усиливающиеся при движении, невозможность встать на травмированную конечность. Вызвала СМП. Работниками СМП не была выполнена иммобилизация травмированной конечности и обезболивание. Пациентка в течение часа с момента травмы была доставлена в больницу СМП на носилках в положении лежа с предварительным диагнозом: Закрытый оскольчатый перелом нижней трети правого бедра. В приемном покое была осмотрена дежурным травматологом. Была сделана рентгенограмма области правого бедра (Оскольчатый перелом нижней трети бедренной кости со смещением). Было решено сделать операцию: наложение скелетного вытяжения за бугристость правой большеберцовой кости с грузом 5 кг в положении сгибания в коленном суставе на 35° и сгибания под углом 45° в тазобедренном суставе.
Выполнена контрольная рентгенография: Оскольчатый перелом нижней трети бедренной кости с удовлетворительным стоянием отломков. Состояние больной в послеоперационный период удовлетворительное;
На основании локального статуса:
Положение тела вынужденное на спине. Через бугристость большеберцовой кости проведена спица Киршнера, за нее фиксирована скоба Киршмана и налажено вытяжение грузом 5 кг в положении сгибания в коленном суставе на 35° и сгибания под углом 45° в тазобедренном суставе. При осмотре выявлен незначительный отек в области правого коленного сустава. Кожные покровы бледно-розового цвета. Оси правой и левой нижних конечностей соответствуют норме, проходит через передне-верхнюю ось таза, внутренний край надколенника и I палец стопы. Нарушение формы, атрофии мышц, укорочение конечности не отмечается. Наблюдается симптом «прилипшей пятки».
При пальпации кожная температура одинакова на симметричных участках. Хруста, деформации, флюктуаций, крепитаций не наблюдается. Пульсация на артериях обеих нижних конечностей сохранена. Поверхностная и глубокая чувствительность не нарушены;
На основании рентгенологического исследования:
Закрытый оскольчатый неосложненный перелом нижней трети правого бедра со смещением отломков по длине, по ширине, под углом.
Сопутствующие заболевания: остеоартроз правого коленного сустава III степени и остеоартроз коленно - бедренного сочленения II - III степени;
Можно выставить следующий клинический диагноз: Закрытый оскольчатый неосложненный перелом нижней трети правого бедра со смещением отломков по длине, по ширине, под углом.
Сопутствующие заболевания: АГ II риск 3, остеоартроз правого коленного сустава III степени и остеоартроз коленно - бедренного сочленения II - III степени, бурсит в области правого надколенника.
Для лечения закрытого перелома нижней трети берда используют следующие методы:
Консервативный метод лечения (скелетное вытяжение);
Оперативные методы лечения (интрамуральный и надкостный остеосинтез).
В качестве временного обездвиживания отломков применяют скелетное вытяжение или накладывают стержневой аппарат.
Скелетное вытяжение можно применять и как самостоятельный метод лечения. В первом варианте оно применяется только в периоде выведения больного из тяжёлого состояния (шока) и обследования. В последующем выполняют операцию внутреннего металлического остеосинтеза. В случаях, когда показания к операции отсутствуют или установлены противопоказания к ней (тяжелое состояние пострадавшего, наличие воспаления в области операции), больного лечат с помощью приемов скелетного вытяжения и гипсовой иммобилизации.
В зависимости от уровня перелома, системы скелетного вытяжения имеют свои особенности. При переломах в верхней трети спицу проводят в надмыщелковой зоне бедра. Конечности придаётся положение отведения на 30-40° (иногда - до 100°-110°) и сгибания под углом 50°-70°, а иногда даже до 90° и более, что обусловлено типичным смещением проксимального фрагмента под воздействием мышц. Начальный груз - 4-5 кг, вправляющий - 8-12 кг.
При переломах бедренной кости в средней трети конечности придаётся среднефизиологическое положение. Устранение смещения по длине достигают наращиванием грузов, смещения по ширине устраняются вправляющими петлями.
При переломах бедренной кости в нижней трети конечности придают положение значительного сгибания в коленном суставе (иногда - до прямого угла), стопу устанавливают в положение подошвенного сгибания. Такое положение приводит к расслаблению икроножной мышцы, что устраняет активную причину смещения. Если позволяет длина фрагмента, спицу проводят через мыщелки бедра, допустимо проведение спицы и за бугристость большеберцовой кости.
Скелетное вытяжение может применяться в качестве подготовки к операции. Целью его в таких случаях является устранение деформации и болевого мышечного спазма, минимизация острого кровотечения. В таких случаях спицы проводятся за бугристость большеберцовой кости и за пяточную кость (вытяжение за мыщелки бедренной кости может привести к воспалению мягких тканей вокруг спицы, что нежелательно на сегменте, где предстоит операция).
Длительные сроки выключения функции суставов, особенно коленного, и образование дополнительных точек фиксации мышц на бедре приводят к формированию стойких контрактур, которые существенно ухудшают функциональные исходы лечения.
Исходя из этих данных, каждый перелом диафиза бедренной кости можно рассматривать как показание к раннему остеосинтезу, который осуществляют стержнями, пластинами или аппаратами внешней фиксации. С точки зрения спасения жизни пострадавших остеосинтез у больных с изолированными и множественными переломами не является срочным оперативным вмешательством, поэтому его выполняют после обследования пострадавшего и соответствующей подготовки. Не следует оперировать больных, находящихся в тяжелом состоянии (шок, кровопотеря и др.). К операции прибегают только после нормализации показателей гомеостаза и улучшения общего состояния больного. Однако у ряда больных с тяжелой сочетанной травмой, одним из компонентов которой является перелом бедра, возникает необходимость срочного обездвиживания отломков с помощью стержневых аппаратов (КСТ), предназначенных для лечебно-транспортной иммобилизации. В таких случаях фиксация отломков становится важным мероприятием в комплексе профилактики и интенсивного лечения.
Противопоказаниями к выполнению операции остеосинтеза являются ссадины или гнойничковые заболевания кожи, а также наличие острых воспалительных заболеваний органов дыхания, мочевых путей и др. При открытых переломах в случае отсутствия местных и общих противопоказаний остеосинтез производят после хирургической обработки и закрытия раны. Иногда это делают после ее заживления. При закрытых переломах оперативное вмешательство выполняют в течение первых 2-5 дней.
Из осложнений остеосинтеза наиболее частыми являются нагноение раны (гематомы), кровопотеря, жировая эмболия.
Методика выполнения:
Наложение скелетного вытяжения за бугристость большеберцовой кости. Скелетное вытяжение осуществляется путем тяги, точкой приложения которой является кость. Для этого применяется специальная конструкция. 1 - спица; 2 - скоба Киршнера; 3 - крючки для передачи тяги; 4 - напрягающий ключ; 5 - фиксирующий ключ. Техника операции заключается в следующем: Обрабатывают операционное поле по общепринятым правилам и проводят местную анестезию: 0,5% раствором новокаина инфильтрируют кожу, подкожную клетчатку и надкостницу вначале в месте входного, а затем таким же способом в месте выходного отверстия спицы. Спицу проводят за бугристость правой большеберцовой кости на 1,5 - 2 см. кзади от наиболее выступающей точки бугристости. Спицу проводят через кость электрической дрелью снаружи внутрь. Кожу прокалывают спицей и упираются острым концом в кость строго перпендикулярно продольной плоскости кости. Включением электродрели начинают вращать спицу и проводят ее через кость. Как только спица прошла кость и выступает в подкожной клетчатке с противоположной стороны, вращение прекращают, кожу накалывают на спицу и вновь продвигают спицу путем вращения так, чтобы с обеих сторон выступали концы одинаковой длины. В местах выхода спицы кожу смазывают йодной настойкой и наклеивают клеолом марлевые шарики; винтами специальных фиксаторов марлевые шарики прижимают к коже, предупреждая смещение спицы в ту или другую сторону. На спицу надевают скобу, которую прикрепляют винтами и специальным ключом; вращая винт на скобе, натягивают спицу, чтобы предупредить прорезывание кости спицей во время вытяжения. К скобе крепят шнур, перекидывают его через блоки по оси шины, которую устанавливают по оси центрального отломка кости, и подвешивают груз 10 кг. Бедро должно быть отведено на 30-40° и согнуто под углом 70°.
Скелетное вытяжение (8-10 нед.) с последующей разгрузкой с помощью костылей (нагрузка на конечность разрешается через 18-20 нед. после травмы.)
Остеосинтез перелома диафиза бедра в настоящее время проводят, как правило открытым способом, т. е. обнажая область перелома. Доступ к перелому диафиза на любом уровне осуществляется разрезом по наружной поверхности бедра над областью перелома. Отломки выделяют поднадкостнично. Сгустки крови и грануляции удаляют. Отломки репонируют. Метод- фиксации определяется уровнем и характером перелома.
Устойчивый (стабильный) остеосинтез переломов бедра в верхней трети может достигаться применением компрессирующего штифта-штопора Сиваша (рис. 3).
Штифт-штопор вводится в костномозговой канал из надвертельной области и, ввинчиваясь изнутри в кортикальный слой дистального отломка, плотно прижимает его к проксимальному отломку. Создается одномоментная компрессия.
Наиболее распространенным методом оперативного лечения переломов диафиза бедра является интрамедуллярный остеосинтез металлическим штифтом.
Чаще пользуются ретроградным методом введения. Штифт вводят вначале в проксимальный отломок из места перелома. Когда конец стержня появляется под кожей в надвертельной области, над его верхушкой делают разрез длиной 2---4 см. Ретроградное введение штифта в проксимальный отломок продолжают до тех пор, пока он почти полностью не углубится в него. После этого производят репозицию перелома и штифт из надвертельной области вводят в дистальный отломок.
Стабильному остеосинтезу переломов диафиза штифтом препятствует неравномерная ширина костномозгового канала, имеющего форму песочных часов. Штифт плотно прилегает к стенкам костномозгового канала только в месте его максимального сужения. Если уровень перелома не соответствует месту сужения костномозгового канала, между отломками возможны ротационные и качательные движения. Чтобы обеспечить стабильный остеосинтез перелома, перед введением штифта рассверливают костномозговой канал до равномерного диаметра Из других методов остеосинтеза переломов бедра в последнее время наибольшее распространение получил экстрамедуллярный остеосинтез массивными компрессирующими пластинами. После остеосинтеза перелома бедра на 2--3 мес накладывают кокситную гипсовую повязку. После стабильного остеосинтеза внешняя иммобилизация гипсовой повязкой может не проводиться.
Индивидуальное лечение данной пациентки:
Операция скелетное вытяжение за бугристость правой большеберцовой кости 18.03.13г 23-30. Через бугристость правой большеберцовой кости проведена спица Илизарова. Спица напряжена и фиксирована в скобе Киршмана. Наложено вытяжение по оси бедра с массой груза 5 кг.
* Режим - постельный;
* Стол - Б;
D.t.d.N. 10 inamp.
S. По 2 мл в/м 1 раз в день.
* Rp.: Sol.Ketorolaci
D.t.d.N. 10 in amp.
D.t.d.N. 10 inamp.
S. по 1 мл в/м 1 раз в день.
* Tab. Enalaprili 10 mg
S. 2 раза в день.
ДНЕВНИКИ НАБЛЮДЕНИЯ
t? утренняя 36,5
АД 130/90 Жалобы на умеренные боли в области правого бедра.
Стула в норме.
Мочится достаточно.
1. Режим- постельный
4. ЛФК н/конечностей.
t? утренняя 36,5
АД 120/80 Жалобы на умеренные боли в области правого бедра.
Общее состояние удовлетворительное. Кожа и слизистые бледные, чистые. Дыхание везикулярное, хрипов нет, ЧДД 18 в минуту. Гемодинамика стабильная. Язык чистый, влажный. Живот мягкий, безболезненный при пальпации.
Стула в норме.
Мочится достаточно.
Локальный статус: скелетное вытяжение функционирует правильно. Отеков нет.
Пульсация на периферии сохранена. Туалет кожи вокруг спицы.
1. Режим постельный
3. Аналгин 50% - 2 мл Димидрол 1 % - 1 мл в/м 3 раза в день.
4.ЛФК н/конечностей.
Больная, _____________, 57 лет, находится на лечении в травматологическом отделении _________ с 18.03.13 года по настоящее время по поводу: Закрытого оскольчатого неосложненного перелома нижней трети правого бедра со смещением отломков по длине, по ширине, под углом. Травма больной была получена 18.03.13 года в 22 - 15 в быту, когда она поскользнулась и упала на колени. Скорой медицинской помощью была доставлена в травматологическое отделение БСМП. Проведено клиническое, рентгенологическое и лабораторное обследование. Больная предъявляла жалобы на сильную острую боль и отек в области нижней трети правого бедра, невозможность поднять ногу (симптом «прилипшей пятки»), патологичную подвижность, крепитацию.
На рентгенограммах от 18.03.13 года: Закрытый оскольчатый неосложненный перелом нижней трети правого бедра со смещением отломков по длине, по ширине, под углом.
Сопутствующие заболевания: остеоартроз правого коленного сустава III степени и остеоартроз коленно - бедренного сочленения II - III степени.
Данные лабораторного обследования следующие:
ОАК от 18.03.13
Эритроциты 4,0 *1012/л
Гемоглобин 126 г/л
Лейкоциты 6,2 *1012/л
СОЕ 18 мм/ч
Палочкоядерные нейтрофилы 8 %
Сегментоядерные нейтрофилы 55 %
Эозинофилы 1 %
Лимфоциты 31 %
Моноциты 5 %
Анализ мочи от 19.03.13
Цвет: соломенно-желтый
Прозрачность: прозрачная
Реакция: кислая
Относительная плотность: 1009
Белок: нет
Глюкоза: нет
Эпителий плоский: 7-8
Лейкоциты: 4-5
Биохимическое исследование крови от 19.03.13
Глюкоза- 7,0 ммоль/л
Билирубин общ.- 14,6 мкмоль/л
Мочевина- 2,9 ммоль/л
Общий белок- 67 г/л
Креатинин- 0,064 ммоль/л
АлАТ- 19 Е/Л
АсАТ- 17 Е/Л
Кровь на РМП от 19.03.13
Реакция преципитации отрицательная.
ЭКГ от 18.03.13
Ритм синусовый 82 в минуту. Горизонтальное положение ЭОС. Возможно, гипертрофия левого желудочка.
В результате проведенного в стационаре лечения самочувствие больного значительно улучшилось; продолжает лечение по листу назначений.
Больной проведено следующее лечение:
Операция скелетное вытяжение за бугристость правой большеберцовой кости с массой груза 5 кг.
* Режим - постельный;
* Стол - Б;
* Rp.:Sol. Analgini 50% - 2ml.
D.t.d.N. 10 inamp.
S. По 2 мл в/м 1 раз в день.
* Rp.: Sol.Ketorolaci
D.t.d.N. 10 in amp.
S. 1мл в/м 2 раз в день медленно.
* Rp.: Sol. Dimedroli 1% - 1ml.
D.t.d.N. 10 inamp.
S. по 1 мл в/м 1 раз в день.
* Tab. Enalaprili 10 mg
S. 2 раза в день.
План дальнейшего лечения в стационаре:
1) Постепенное уменьшение груза.
2) Рентген-контроль.
3) Снятие скелетного вытяжения на 7-8 неделе. Основными критериями сращения костных отломков, наряду с рентгенологическими данными, служат клинические показатели: отсутствие боли в месте перелома при поднятии груза и при поколачивании по оси конечности, а также свободное поднятие конечности и удерживание ее на весу.
4) После снятия скелетного вытяжения разгрузка с помощью костылей (нагрузка на конечность разрешается через 18-20 нед. после травмы.)
5) Рентген-контроль через 6 месяцев после травмы.
6) Физиотерапевтические методы лечения в период реабилитации:
1. УВЧ терапия - на нижнюю треть правого бедра. На курс 10 процедур.
2. Магнитотерапия на нижнюю треть правого бедра. 10 процедур.
3. Электрофорез с KI на нижнюю треть правого бедра. 15 процедур.
3. Л.Ф.К. - упражнения, направленные на укрепление мышц бедра и голени правой нижней конечности, с постепенным увеличением нагрузки.
Закрытый перелом левой большеберцовой кости в нижней трети со смещением и левой малоберцовой кости в верхней трети со смещением в условиях закрытого остеосинтеза
Жалобы на постоянную боль в области перелома; жжение и боль в стопе; отсутствие чувствительности в области II межпальцевого промежутка, разгибательных движений пальцев левой стопы. Закрытый перелом левой большеберцовой кости. Хронический стеатогепатоз.
история болезни , добавлен 23.03.2009
Перелом косой неопорный нижней трети большеберцовой кости со смещением по длине на 0.5см по ширине на 1см. Оскольчатый перелом в средней трети малоберцовой кости со смещением по длине на 1 см и угловым смещением в 150 градусов. Жалобы при поступлении.
история болезни , добавлен 03.05.2009
Жалобы на боли в средней трети левого бедра, усиливающиеся при попытке движения, невозможность самостоятельного передвижения. Клинический диагноз: закрытый поперечный перелом левой бедренной кости на границе верхней и средней трети со смещением отломков.
история болезни , добавлен 23.03.2009
Паспортные данные и жалобы больного на момент курации. Составление плана обследования пациента. Данные лабораторных исследований. Диагноз: косой перелом нижней трети большеберцовой кости. Результаты оперативного лечения, антибиотикотерапия, эпикриз.
история болезни , добавлен 03.06.2013
Закрытый косо-винтообразный перелом нижней трети диафиза обеих костей правой голени со смещением отломков. Сильная боль в месте перелома, отек левой голени, невозможность самостоятельного передвижения; общая слабость, чувство страха, тахикардия.
история болезни , добавлен 03.12.2010
Резкая боль в правой голени и правом бедре, ограничение движений правой нижней конечности и невозможность ступить на ногу. Проведение рентгенологического исследования. Остеосинтез варусного перелома шейки бедренной кости трехлопастным стержнем.
история болезни , добавлен 20.03.2012
Анамнез жизни и заболевания больного. Обследование состояния всех систем организма: дыхательной, сердечнососудистой, пищеварительной, мочевыделительной. Постановка клинического диагноза - рак нижней трети пищевода. Обоснование консервативного лечения.
история болезни , добавлен 05.03.2014
Жалобы на момент поступления. Обстоятельства получения травмы. Состояние основных органов и систем больного. Осмотр пораженного сустава. План дополнительных методов исследования. Клинический диагноз и его обоснование. План лечения и реабилитации.
история болезни , добавлен 23.03.2009
Жалобы на боль в нижней челюсти. Топографическая перкуссия легких. Хирургический статус и рентгенологическое исследование. План обследования больного и диагноз. Лечение открытого ангулярного перелома нижней челюсти справа. Этапный эпикриз и рекомендации.
