Kolená - v strede
Na obrázku môžete vidieť, kde sa nachádza patela (táto kosť sa nazýva aj patela) - v samom strede kolenného kĺbu. Pomocou šliach je pripevnený k svalom: zhora na stehno, pod - k dolnej časti nohy.
zlomenina patela môže nastať nielen pri aktívnom športovaní, ale aj pri bežnom páde či náraze.
Keď je zlomenina vysoko kumulatívna alebo v prítomnosti ťažkej osteoartrózy, možno okamžite zvážiť totálnu protézu kolena. V prípade nízkej údržby zariadení na osteosyntézu sú pacienti spočiatku ponechaní na skládke po dobu šiestich až ôsmich týždňov.
Najčastejšími komplikáciami sú osové defekty a nekonsolidácia pri demontáži osteosyntézy. Úmrtnosť do jedného roka sa pohybuje od 7 do 22 %. Zlomeniny fisúr tibiny predstavujú 20 % všetkých zlomenín tibie. Tieto poranenia sú sprevádzané rozšírením hemartrózy a mäkkých tkanív, prípadne aj ranou s nárazom do kosti pri otvorených zlomeninách.
Samozrejme, najviac trpia nohy ľudí, ktorí sa aktívne venujú športu:
- u lyžiarov;
- gymnastky;
- športovci;
- baleríny (aj keď to nie je šport, ale forma umenia, ale záťaž je dosť atletická);
- krasokorčuliari;
- snowboardistov a všetkých, ktorí jazdia z hôr na rôznych zariadeniach.
Ich cvičenia nemusia vždy skončiť zlomeninami, existujú napríklad aj iné bolestivé stavy.
Zlomeniny proximálnej holennej kosti s miernym posunom, bez deformácie osi nohy v dôsledku nízkoenergetickej nehody, je možné liečiť neoperačne. Kĺbové zárezy väčšie ako 2 mm, výrazné zhrubnutia plató, zlomeniny vnútornej vaničky alebo dvoch vaničiek sa však liečia chirurgicky, pokiaľ to stav pacienta dovoľuje. Operácia bude vykonaná po regresii nádoru pod hrozbou výrazného rizika pooperačných komplikácií.
Najbežnejšou metódou fixácie je primárna fixácia pomocou doštičiek a skrutiek. Riziko komplikácií u starších ľudí je vysoké. Hoci predstavujú len 2 % všetkých zlomenín, je dôležité im porozumieť, pretože sú sprevádzané hemartrózou, ktorá môže narušiť celistvosť kože a pooperačné následky nie sú bez komplikácií. Tieto zlomeniny by sa nemali zamieňať s bipartitnou patelou nad druhým jadrom osifikácie v nadprirodzenom kvadrante.
Ale dnes budeme uvažovať o zlomenine patela.
Typy poranení pately
- Bez premiestnenia fragmentov, ako už názov napovedá, sa patela rozdelí na 2 časti a tie sa navzájom nepohybujú.
- S premiestnením fragmentov. Situácia je zložitejšia a vyžaduje chirurgickú intervenciu. V tomto prípade sa patela zlomí na 2 alebo viacerých miestach, fragmenty sú posunuté.
- Multifragmented - najťažší a nepríjemný typ tohto zranenia. Fragmenty sú často posunuté rôznymi smermi a pre chirurga môže byť ťažké „zostaviť“ takúto patellu do jedného celku.
Známky zlomeniny patela
Prvým znakom akejkoľvek zlomeniny je samozrejme bolesť. Koleno bolí aj v pokoji, bolesť sa zvyšuje pohybom. Mimochodom, ak je patela poškodená, môže ublížiť nielen koleno, ale aj stehno.Modriny a opuch na nohe tiež upozornia lekára. Takéhoto pacienta je potrebné dopraviť na kliniku priložením dlahy, aby bola noha nehybná. Pneumatika môže byť vyrobená z improvizovaného materiálu - konáre, plast - dva pásy sa aplikujú na vnútorný a vonkajší povrch nohy a previnú sa obväzom alebo akýmkoľvek povrazom (napokon, zranenia sa často vyskytujú ďaleko od liečebný ústav a musíte vedieť, ako vziať pacienta bez toho, aby ste ešte viac zranili nohu).
Operačná indikácia je vyhradená pre pacientov, ktorí už nemôžu vyvrtnúť koleno, dislokované zlomeniny alebo nesúlad kĺbov väčší ako 2 mm. Tradične sa upevnenie vykonáva pomocou kovových kolíkov a obručí. Zlomeniny dolného pólu dobre reagujú na terapiu parciálnou palletektómiou.
Po operácii je povolené skoré zaťaženie pod ochranou dlahy, ktorá udrží koleno v napätí počas šiestich týždňov, aby sa obmedzilo riziko rozobratia osteosyntézy. Koleno však môže byť mobilizované z dlahy pri výboji obmedzením flexie na 30° počas prvých štyroch týždňov.
Liečba zlomeniny pately
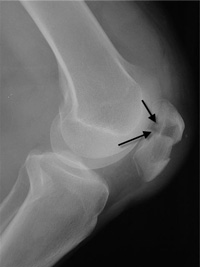
Diagnóza sa zvyčajne robí pomocou röntgenu, ktorý jasne ukazuje, aký druh zlomeniny sa stal a či došlo k posunu fragmentov.
Zranenia bez posunutia sa liečia celkom jednoducho – na mesiac sa aplikuje sadra, potom sa koleno pomaly rozvíja pomocou cvičení, masáže a fyzioterapie.
Viac ako 80 % pacientov sa vráti k uspokojivej funkcii a dobrej pohyblivosti. Komplikácie zahŕňajú nepohodlie zariadenia, prasknutie zariadenia, stuhnutosť kolena, nerovnosti a infekciu. Existujú periprotetické zlomeniny distálneho femuru, proximálnej tibie a pately. Hlavnou ťažkosťou týchto zlomenín je prítomnosť protetického implantátu, ktorý obmedzuje možnosti osteosyntézy.
Hlavnými rizikovými faktormi sú osteopénia, zárez a nedostatočná flexia kolena. Liečba je náročná kvôli krátkemu distálnemu segmentu kosti, riziku sekundárnej deformácie valu a zlej kvalite kosti. Pred začatím práce s týmito pacientmi je potrebné zistiť, či je protéza v kosti nepohyblivá, alebo či je zlomenina oslabená femorálnym komponentom. Autori uvádzajú 70 % konsolidáciu po dlahovej a skrutkovej osteosyntéze, 20 % nezahrnutie, 8 % infekciu a 30 % chirurgickú revíziu.
Situácia je komplikovanejšia pri zraneniach, pri ktorých dochádza k posunutiu zlomených úlomkov. V takých prípadoch chirurg(alebo traumatológ) vykoná operáciu, počas ktorej sa spoja všetky kosti, obnoví sa anatomická celistvosť pately. V niektorých prípadoch sa malé fragmenty patela jednoducho odstránia.
Ak sa rozdelí na dve časti, časti sa spoja pomocou kovových častí - skrutiek, drôtu.
Najmenej časté sú zlomeniny holennej kosti. Bolo popísaných niekoľko rizikových faktorov vrátane osteoporózy, nesprávneho postavenia tibiálneho komponentu, abnormálnej anatómie proximálnej tibie alebo prítomnosti osteotómie tuberosity tibie.
Ich incidencia je asi 1 %, takmer vo všetkých prípadoch nasledujú opakovaný resurfacing a ich liečba je náročná. Etiológia je multifaktoriálna. Liečba závisí od morfológie zlomeniny, integrity extenzorového aparátu a stability komponentu pately. Viac ako polovicu týchto zlomenín možno liečiť nechirurgicky, najmä preto, že miera zlyhania po osteosyntéze je extrémne vysoká. Avšak počas posunutej priečnej zlomeniny, oslabenia komponentu pately alebo neschopnosti predĺžiť nohu bude liečba pozostávať z osteosyntézy, s reimplantáciou protetickej zložky alebo bez nej, alebo v patektómii.
Existujú multi-rozdrvené zlomeniny, keď nie je možné zachrániť patelu. Potom lekár počas operácie úplne odstráni patellu. To, samozrejme, skomplikuje život pacienta, ale uľaví mnohým komplikáciám - artritíde, neustála bolesť v kolene.
Kolenná jabĺčka (patella) sama o sebe funguje ako štít pre váš kolenný kĺb, ale pri všetkej jeho sile nie je ťažké ho poškodiť. Autonehody a pády na kolená sú bežné príčiny zlomeniny pately.
Tieto zlomeniny sa považujú za vážne zranenia a často vyžadujú chirurgický zákrok. Dôsledkom týchto zlomenín z dlhodobého hľadiska je progresia artritídy v kolene.
Výskyt zlomeniny u staršieho človeka často predstavuje zlom v priebehu života a je výsledkom celkového úbytku zdrojov pacienta. Chirurgický manažment je zložitý a zdravotný stav pacienta často vystavuje pacienta značnému riziku komplikácií. Tieto aspekty by sa mali prediskutovať s pacientom a rodinou, aby sa zabezpečilo poskytnutie najvhodnejšej liečby.
Rehabilitačná a liečebná gymnastika
Naproti tomu suprapubické plató fisúry možno liečiť konzervatívne, berúc do úvahy fragmentáciu a axiálnu deformáciu. Klinika ortopedickej chirurgie a traumy pohybového systému. Koleno je spojenie medzi stehennou kosťou a predkolením. Patchella je tretia kostná časť, ktorá sa nachádza vpredu a je súčasťou kĺbu. Zmiešané klzné plochy sú pokryté chrupavkou. Stabilitu jabĺčka zabezpečuje hore štvorhlavá šľacha, spodná šľacha jabĺčka priliehajúca k hrdlu holennej kosti nazývaná predný tuberositas tibie a jabĺčko pláva po stranách.
Anatómia
Patella (patella) sa nachádza v prednej časti kolenného kĺbu, kde sa stehenná kosť (femur) stretáva s holennou kosťou (holennou kosťou). Patela chráni koleno a spája svaly prednej časti stehna a predkolenia.
Konce stehna a spodná časť jabĺčka tvoria kĺbovú chrupavku, ktorá pomáha kostiam pri chôdzi a inom zaťažení nôh hladko kĺzať po sebe.
Plutvy sú akési viac-menej elastické pásy umiestnené na oboch stranách pately a spájajúce ju so stehennou kosťou. Patela prúdi do trochlea stehennej kosti, čo je niečo ako hrdlo viac-menej hlboké. Harmonický vzťah pately v trocheli bude závisieť od ich anatomických foriem, šliach a plutiev pately. Retrakcia vonkajšej plutvy, viac-menej spojená s laterálnejším vložením patelárnej šľachy a bolesťou prednej časti tibie v tibia major, spôsobí dysfunkciu pately.
Podľa štatistík tvoria zlomeniny patela asi 1% všetkých zlomenín. Takéto zlomeniny sú najčastejšie v lekárskej praxi u pacientov vo veku 20 až 50 rokov. Tieto zlomeniny sú dvakrát častejšie u mužov ako u žien.
Typy zlomenín patela
Patela môže mať jednak drobné deformácie v podobe prasklín, jednak sa pri vhodnej nárazovej sile môže rozlomiť na mnoho častí.
Zlomenina v patele sa môže vyskytnúť v hornej, strednej alebo spodnej časti kosti. Často sa zlomeniny vyskytujú vo viacerých oblastiach pately.
Môže byť vo forme izolovaného prepínača patela, ktorý spôsobuje javy hypertlaku chrupavky alebo je spojený so skutočným premiestnením chrupavky zo strany zodpovednej za nedostatok kontaktu. kĺbové povrchy. To spôsobí nepohodlie, ako je izolovaná bolesť, upchatie, opuch alebo pocity nestability alebo dokonca skutočné dislokácie pately vyžadujúce lekársku a fyzikálnu terapiu.
Hra jabĺčka sa nebude spontánne harmonizovať a postupne spôsobí lézie chrupavky. Za týchto podmienok prirodzený vývoj smeruje k postupnej degradácii kĺbu, a preto sa nepohodlie stáva čoraz dôležitejším. Prítomnosť bolesti, ktorá je odolná voči lekárskej a fyzioterapeutickej liečbe, ako aj výskyt recidivujúcich dislokácií vyvolá otázku chirurgickej intervencie. Cieľom operácie je zosúladiť blokádu pately v nemocnici na zmiernenie bolesti, aby sa patela stabilizovala a zabránilo sa poškodeniu kĺbu.
V röntgenových štúdiách sa rozlišuje niekoľko typov zlomenín:
stabilná zlomenina.
Zlomené konce kostí sú správne umiestnené a zarovnané. Pri stabilnej zlomenine majú kosti tendenciu zostať na mieste počas liečby a zotavovania.
Vysunutá zlomenina.
Keď je patela zlomená a posunutá, zlomené konce sú oddelené a nie sú zarovnané s líniami zlomeniny. Tento typ zlomeniny často vyžaduje chirurgický zákrok.
V závislosti od anatomických deformácií a pocitov sú možné dva postupy. Ak ide o izolovanú spúšť pately s vonkajšou retrakciou klapky, uvoľnite ju. potom indikované. Robí sa to artroskopiou, t.j. bez otvorenia kĺbu. Pred kolenom sa urobia dva malé rezy po 5 mm. Jedným z nich je artroskop, čo je malá kamera na vizualizáciu celého kĺbu. malé nástroje sa zavádzajú ďalším rezom na prerezanie plutvy. Patela sa potom preostrí a takto odrezané vonkajšie krídlo sa následne zahojí. menej tesné, čo umožňuje zaháknuť patellu v trocheli bez zbytočného tlaku.
Rozdrvená zlomenina pately.
Tento typ prestávky je veľmi nestabilný. Kosť je rozdelená na tri alebo viac kusov.
IN tento typ dochádza k zlomenine, deštrukcii kostí a kože. Okrem toho tieto zranenia často zahŕňajú rozsiahle poškodenie okolitých svalov, šliach a väzov. Rozdrvené zlomeniny zvyšujú pravdepodobnosť komplikácií a trvá extrémne dlho, kým sa zotavia.
Predná tuberosita tibie je otvorená. Je narezaný pílou, preložený a posunutý v strede dolnej časti nohy a potom upevnený dvoma skrutkami. Tieto dve gestá umožňujú, aby sa patela posunula do stredu trochel a stabilizovala ju. Chrupavkové lézie v patele a trocheli sa môžu liečiť súčasne s prácou, čo je v súlade s ich povahou. Uvoľnenie chlopne trvá asi pol hodiny a vyžaduje si 1 až 2 dni hospitalizácie. V kombinácii s transpozíciou predného tuberositasa tibie trvá výkon približne hodinu a vyžaduje si 3-4 dňovú hospitalizáciu.
Príčiny a príznaky zlomeniny
Zlomeniny pately sú zvyčajne spôsobené priamym úderom, napríklad pri páde alebo dopravnej nehode.
Hlavnými príznakmi zlomeniny patela sú bolesť a opuch v prednej časti kolena. Medzi ďalšie príznaky patria:
- zranenie;
- neschopnosť narovnať koleno;
- neschopnosť chodiť.Intervenciu je možné vykonať v rishi anestézii alebo pod celková anestézia. Je to váš anestéziológ, ktorý s vami rozhodne o najlepšej anestézii pre váš zdravotný stav. Po operácii sa do 15 dní aplikuje sterilný obväz. Liečba bolesti bude stanovená, monitorovaná a veľmi dôsledne prispôsobená pooperačné obdobie. Pri prednom multilaterálnom prenose tuberosity sa dlaha používa na znehybnenie a ochranu kolena počas prvých 6 týždňov liečby kosti.
Pooperačná rehabilitácia a obnovenie činnosti
Po zákroku začína rehabilitácia u vášho fyzioterapeuta. Jeho účelom je udržať koleno pružné a zachovať svalovú hmotu. Prvých 10 dní treba obmedziť cestovanie, aby sa predišlo opuchu kolena. Obnova volantu je možná 15. deň. Práca zvyčajne nastáva po prvom mesiaci a podľa vašej profesie môžu byť kancelárske činnosti skôr. Športové aktivity zvyčajne začínajú medzi 2. a 3. mesiacom. Pneumatika je podporovaná počas cestovania a spánku počas 6 týždňov.
Liečba zlomeniny
Po diskusii o vašich príznakoch, testoch a anamnéze váš lekár vyšetrí vaše koleno. Okraje zlomeniny sa často cítia cez kožu, najmä ak je zlomenina posunutá. Musia tiež skontrolovať hemartrózu - opuch vo vnútri kĺbu, ktorý je výsledkom krvácania spôsobeného prasknutím mäkkých tkanív.
Rádiografia je najbežnejším a najpoužívanejším spôsobom vizualizácie zlomenín.
Aké sú riziká a komplikácie?
S návratom volantu ako aj práce je možné počítať do 2. mesiaca a to, podľa profesie, kancelárskych činností, čo môže byť aj skôr. Športové aktivity zvyčajne začínajú po 3. mesiaci. Okrem rizík, ktoré sú vlastné všetkým chirurgickým zákrokom a rizikám spojeným s anestéziou, existujú pri tejto operácii niektoré špecifické riziká.
K dispozícii sú však nové spôsoby liečby, ktoré uľahčujú zvládnutie tejto zriedkavej komplikácie. Výskyt kĺbovej infekcie zostáva výnimočný, keďže operačný výkon sa vykonáva artroskopicky alebo malým rezom v prípade transpozície predného tuberositu tibie. Táto výnimočná komplikácia môže spôsobiť bolesť, stratu citlivosti alebo dokonca paralýzu určitých častí nohy. V prípade poškodenia tepien môže byť potrebná cievna chirurgia.
- Je možné, že operovaná oblasť krváca a vytvorí sa hematóm.
- V závislosti od jeho dôležitosti môže byť potrebná evakuácia.
Osoba sa môže narodiť s extra kosťou v patele, ktorá sa počas dospelosti nespojila. Toto sa nazýva dvojlaločná patela a môže byť nesprávne interpretovaná ako zlomenina.
Röntgenové vyšetrenie pomáha určiť bilaterálnu patelu.
Nechirurgická liečba
Ak kúsky zlomenej kosti neboli posunuté v dôsledku zranenia, operácia nemusí byť potrebná. Špeciálne obväzy, sadry alebo dlahy pomôžu udržať koleno rovné, čo vedie k správnemu hojeniu bez operácie.
Počas liečebného obdobia nebude možné nohu preťažovať ani meniť jej polohu po dobu 6 až 8 týždňov, prípadne dlhšie. Väčšina pacientov používa počas liečby barle.
Osteosyntéza pately v jej zlomenine
Chirurgická intervencia
Ak bola jabĺčka posunutá alebo vážne poškodená, s najväčšou pravdepodobnosťou bude potrebná operácia. Stehenné svaly, ktoré sa pripájajú k hornej časti jabĺčka, sú veľmi silné a môžu vytiahnuť úlomky z miesta poranenia, kým sa hojí.
Ak koža okolo zlomeniny nebola porušená, lekár môže odporučiť počkať, kým sa mäkké tkanivo zahojí. Pri otvorených zlomeninách je však okamžite indikovaná operácia.
Priečna zlomenina.
Tieto zlomeniny dvoch častí patela sa najčastejšie fixujú na miesto pomocou tzv. "osem".
Táto metóda je najlepšia na liečbu zlomenín, ktoré sú blízko stredu pately.
Ďalším prístupom k liečbe priečnej zlomeniny je hojenie kosti pomocou malých skrutiek, drôtov a kontaktov. V mnohých prípadoch sa tieto drôty a kontakty musia odstrániť rok alebo dva po operácii.
Zlomenina črepiny.
V niektorých prípadoch môžu byť nad aj pod patelou rozdelené na niekoľko malých kúskov. Kvôli malým úlomkom kostí je proces ich fúzie nemožný, preto sú odstránené a mäkké tkanivá a šľachy sú spojené priamo s tým, čo zostalo z pately.
Ak je kolenná jabĺčka zlomená na mnohých častiach, váš lekár môže použiť kombináciu drôtov a skrutiek. Úplné odstránenie pately je poslednou možnosťou pri liečbe rozdrobenej zlomeniny.
Rehabilitácia a zotavenie
Čas na rehabilitáciu a zotavenie bude závisieť od závažnosti zranenia a od toho, či chirurgická intervencia. Spolu s lekárom sa môžete rozhodnúť, kedy je najlepší čas začať zaťažovať nohu a vrátiť sa do práce a iných aktivít.
Či už došlo k chirurgickému zákroku alebo sa všetko urobilo s inštaláciou sadry, samotný proces rehabilitácie závisí od mnohých faktorov. Imobilizácia sadry môže viesť k stuhnutiu kolena a oslabeniu stehenných svalov. Odporúčané cvičenia pomôžu posilniť svaly nôh a obnoviť koleno.
Dôsledky
Artritída.
Zlomeniny patel často poškodzujú kĺbovú chrupavku, ktorá pokrýva a chráni nižšia časť kosti. Časom to môže viesť k artritíde. Ťažká artritída sa vyskytuje asi v 20 % prípadov po zlomenine. Stredná artritída je oveľa bežnejšia.
Svalová slabosť.
Pretrvávajúca slabosť kvadricepsu v prednej časti stehna je ďalším možným dlhodobým problémom. Bežná je strata pohybu v kolene, vrátane extenzie a flexie (flexie). Táto strata mobility je zvyčajne dočasná.
Chronická bolesť.
Predĺžená bolesť v prednej časti kolena je normálna pri zlomeninách pately.
